Шея картинка для детей: D1 88 d0 b5 d1 8f картинки, стоковые фото D1 88 d0 b5 d1 8f
11.12.1970 


 Разное
Разное
Доброкачественные опухоли шеи (киста, липома) » Отделение эндокринной хирургии
Опухоли шеи — это небольшая, но очень многообразная группа образований по клиническим проявлениям. Среди них могут быть выделены опухоли органов шеи и внеорганные опухоли, которые возникают из мягких тканей шеи. В области шеи располагается один из основных лимфатических коллекторов, поражение узлов которого часто возникает при поражении лимфоретикулярной ткани.
Опухоль шеи может быть доброкачественной и злокачественной. Лечение оперативное с последующей лучевой терапией. Из других заболеваний часто встречаются различные формы зоба.
Классификация опухоли шеи
Различают органные опухоли, внеорганные опухоли, опухолевые поражения лимфатических узлов шеи — первичные и вторичные (метастатические).
- Органные опухоли сохраняют элементы структуры нормального органа (например, опухоли щитовидной железы, каротидного гломуса). Злокачественные опухоли исходят главным образом из органов, расположенных в шее.
- Внеорганные опухоли являются производными мезенхимы, мышечной и нервной ткани. Они могут быть доброкачественными (фиброма, липома, невринома) или злокачественными (метастазы в лимфатические узлы).
- Отдельную группу представляют кисты шеи: боковая киста шеи и срединная киста шеи, являющиеся доброкачественными опухолями, однако быстро растущими с деформацией и сдавлением органов шеи. Нагноение кист шеи может привести к серьезному осложнению – флегмоне шеи.
- Опухолевые поражения шейных лимфатических узлов (первичные при гемобластозах, вторичных — при метастазах).
Симптомы опухоли шеи
Любое уплотнение под кожей на шее всегда настораживает и тревожит. Каждый человек, однажды столкнувшийся с этим, может подтвердить, что с началом таких изменений начинает прислушиваться к ним и даже по-своему толковать появляющиеся симптомы или пытаться предугадать следующий этап своих ощущений.
Чтобы избавить себя от лишних тревог, важно знать, развивается ли опухоль на шее и что это может быть на самом деле. Другими словами, речь идёт о самодиагностике, поскольку на основании анализа всех изменений можно определить степень их опасности. Если вы заметили или прощупали опухоль в шее, которая растет или не уменьшается в течении 2 недель, необходима обязательная консультация врача. Абсолютными показаниями для консультации специалиста является наличие болевых ощущений в области опухоли.
Другими словами, речь идёт о самодиагностике, поскольку на основании анализа всех изменений можно определить степень их опасности. Если вы заметили или прощупали опухоль в шее, которая растет или не уменьшается в течении 2 недель, необходима обязательная консультация врача. Абсолютными показаниями для консультации специалиста является наличие болевых ощущений в области опухоли.
Диагностика: как диагностируют опухоль шеи
На долю злокачественных опухолей головы и шеи приходится 5% случаев ежегодно выявляемых злокачественных новообразований. Если у больного старше 40 лет объемное образование сохраняется более 4 недель, его следует считать злокачественным, пока не доказано обратное.
Как и в любом другом случае, начинают с подробного расспроса и физикального исследования. С биопсией (инцизионной или тотальной) спешить не стоит, так как при большинстве злокачественных опухолей она повышает риск местного рецидива. Проводят поиск первичной опухоли. При подозрении на злокачественную опухоль головы и шеи больного направляют к оториноларингологу или эндокринному хирургу.
Обнаружив первичную опухоль шеи, проводят ее биопсию (ТАПБ). Для определения распространенности и выявления метастазов выполняют КТ или МРТ — от основания черепа до верхней апертуры грудной клетки. Чтобы исключить метастазы в легкие, делают рентгенографию грудной клетки.
Для подтверждения диагноза образование можно пунктировать. В отличие от инцизионной биопсии, пункция не повышает риск местного рецидива. Однако при лимфоме диагностическая ценность пункции невелика, и подозрение на лимфому служит одним из немногих показаний к тотальной биопсии лимфоузла. При увеличении надключичного лимфоузла показаны маммография (у женщин) и обследование органов ЖКТ и мочеполовой системы.
Если первичную опухоль найти не удается, выполняют прямую ларингоскопию, бронхоскопию, эзофагоскопию и заднюю риноскопию с биопсией подозрительных участков слизистой.
Лечение: как лечат опухоль шеи
Лечение зависит от локализации образования и от стадии заболевания. При растущей опухоли шеи необходимо проведение хирургического лечения, операция должна производиться в специализированном центре, радикально с проведением экспресс гистологического исследования, узкоспециализированным хирургом головы и шеи или эндокринным хирургом, при необходимости с проведением лучевой терапии либо сочетанной химиотерапии и лучевой терапии.
Опухоль шеи бывает различного происхождения и нередко об ее злокачественном или доброкачественном характере можно судить только во время операции, после гистологического исследования. Перед ее удалением необходимо выяснить характер процесса (злокачественный или доброкачественный).
Поражение сосудов шеи
Поражение сосудов шеи (прецеребральных отделов артерий головного мозга).
Брахиоцефальные артерии (БЦА) – это магистральные сосуды организма. К БЦА относятся:
- брахиоцефальный ствол,
- подключичные артерии,
- позвоночные артерии.
Анатомия позвоночных артерий часто индивидуальна. Внутренние сонные и позвоночные артерии (они же прецеребральные отделы артерий головного мозга) после проникновения внутрь черепа образуют Виллизиев круг. Это анатомическое образование призвано обеспечивать равномерное распределение крови по всем отделам головного мозга.
Внутренние сонные и позвоночные артерии (они же прецеребральные отделы артерий головного мозга) после проникновения внутрь черепа образуют Виллизиев круг. Это анатомическое образование призвано обеспечивать равномерное распределение крови по всем отделам головного мозга.
Проблема в том, что анатомия Вилизиевого круга также вариабельна и более чем у 20% людей европейской популяции круг разомкнут. При такой особенности анатомии достаточно прекращения кровообращения даже в одной из артерий для развития инсульта (гибель ткани мозга).
Однако, подавляющее число ишемических инсультов эмбологенного характера
. Это означает, что причиной недуга является засорение артерий мозга материальными объектами.Эмболию могут вызывать тромбы из полостей сердца (при его патологии), но чаще всего – это фрагменты распадающихся атеросклеротических бляшек из сонных артерий и зоны деления общей сонной артерии на внутреннюю и наружную (зона бифуркации). Именно зона бифуркации — типичное место для возникновения и развития атеросклеротической бляшки.
Именно зона бифуркации — типичное место для возникновения и развития атеросклеротической бляшки.
Бляшки, в свою очередь подразделяются на различные типы и классифицируются по степени сужения сосуда. Наиболее опасными являются эмбологенный бляшки – то есть те, которые в любой момент могут разрушиться и все их содержимое мгновенно закупорит множество артерий головного мозга и вызовет инсульт.
Предвестниками инсульта могут быть:
- головная боль;
- головокружение;
- онемение половины тела;
- нарушения зрения;
- затруднения при формулировании мыслей.
- нарушение артикуляции
- нарушения в тонких функциях кистей рук (например, при письме)
- затруднения при ходьбе и т.д.
Очень часто инсульт возникает без каких либо предвестников. Именно поэтому ультразвуковая диагностика артерий шеи (триплексное, дуплексное сканирование) совершенно необходимая процедура для мужчин и женщин после 40-50 лет.
Ангиохирурги СПБ больницы РАН используют различные методы лечения атеросклероза БЦС, в случае сонных артерий – это прежде всего каротидная эндартерэктомия — радикальное оперативное лечение, позволяющее извлечь бляшку и восстановить целостность стенки сосуда.
Операция проводится по методике обеспечивающей максимально возможную степень защиты головного мозга и микрохирургическое восстановление артерии.
На сегодняшний день каротидная эндартерэктомия дает наиболее стойкие положительные результаты на отдаленных периодах наблюдения – от 5 до 20~25 лет. Именно поэтому в странах с развитой медициной каротидная эндартерэктомия является основным методом лечения данной патологии.
Для других зон поражения в СПб больнице РАН проводятся трансплантации артерий и шунтирующие операции.
Получить консультацию специалистов и узнать подробности можно через контакт-центр 323 45 35
Психология детского рисунка
О тревоге, обиде, горе лучше слов расскажет рисунок малыша. В рисунке ребенок передает тот мир, который у него в душе.
В рисунке ребенок передает тот мир, который у него в душе.
Палитра красок
- Желтый и фиолетовый– самые любимые цвета у детей. И если ребенок предпочитает их, мама может быть спокойна – в душе у ребенка здоровый оптимизм и веселая фантазия.
- Красный говорит о быстрой возбудимости.
- Синий – о том, что, возможно, ребенок скучает по кому-то или чему-то, что он сосредоточен на внутренних проблемах.
- Зеленый – показывает, что он ищет покой.
- Коричневый означает, что он ощущает физический дискомфорт.

- Особое беспокойство должно внушать предпочтение черного цвета – цвета подавленности, протеста против отрицательных эмоций.
- Серый цветне свойственен детским рисункам, ведь это цвет безразличия. Обратите внимание, если ребенок рисует только простым карандашом, ему не хватает положительных эмоций.
Обычно дошколята рисуют 5–6-ю цветами, что показывает их нормальное эмоциональное состояние. Если в палитре ребенка больше цветов, это указывает на его чувствительность и эмоциональность, а выбор 1–2 цветов в рисунке сигнализирует: ребенок подавлен, его что-то тревожит.
Точка, точка, два крючочка
К трем годам среди штрихов и каракулей появляются круги, а к кругам присоединяются палочки – вырастают руки и ноги. Появляется человек! В этом неловком человечке ребенок видит прежде всего себя. И это открытие для малыша: теперь он можетпереносить на бумагу свои мысли, которые еще не оформлены словесно, он может создавать свой мир.
Казалось бы, как трудно маленькому художнику нарисовать правильно глаза, уши, рот. Но именно их он старательно выводит. И эти черты лица расскажут о многом. И прежде всего глаза. Большие, распахнутые глаза выражают тревогу, просят о помощи. Глаза-точечки боятся выразить свой страх – ребенок поставил себе внутренний запрет на слезы и просьбы. Человечек только с глазами на лице – подозрителен и осторожен. А если на портрете отсутствуют нос, рот и уши, ребенок не хочет общаться.
Шея на рисунке выражает связь разума и тела. Как только ребенок начинает контролировать свои эмоции, на его рисунках появляется шея. И чем сложнее контролировать малышу свои чувства, тем длиннее эта шея.
Руки для ребенка имеют очень большое значение, ведь через тактильные ощущения он познает мир. Поэтому пусть вас не пугает, если у нарисованного человечка очень длинные руки и пальцев больше пяти. Таким образом художник выражает силу и способности своего персонажа. Если пальцев больше на левой руке, значит, ребенок чувствует себя более влиятельным дома, а если на правой – в детском саду, на улице или в компании друзей.
Ноги – это то, что помогает человеку держаться на земле. Поэтому, чем больше точка опоры у персонажа рисунка, тем увереннее ребенок ощущает себя в этом мире. Очень длинные ноги – стремление к независимости, короткие – признак беспомощности.
Кто тут главный?
Сначала все «головоногие» на рисунках малыша имеют одинаковые черты, и ребенок сперва рисует, а потом придумывает название тому, что нарисовал. Но к четырем годам рисунок становится более осмысленным, и юный художник разделяет на бумаге себя и маму, себя и окружающий мир. Пока в его творчесве звучат мотивы семьи, самого близкого – физически, эмоционально, духовно – пространства.
И если, рисуя семью, ребенок кого-то упустил, это не случайно: значит, с этим членом у него существует скрытый конфликт. Но бывает и так, что ребенок не хочет рисовать самого себя в окружении родственников – он не нашел своего места в семье, ему кажется, что его не любят. Как ни странно, но вместо родственников на рисунке может появиться придуманный персонаж – герой сказки или животное. Это говорит о трудностях во взаимоотношении, о том, что малыш предпочитает жить среди фантазий.
Как ни странно, но вместо родственников на рисунке может появиться придуманный персонаж – герой сказки или животное. Это говорит о трудностях во взаимоотношении, о том, что малыш предпочитает жить среди фантазий.
Самый крупный персонаж рисунка – самый значимый для ребенка в семье. А тот, кто расположен выше всех, самый влиятельный. Расстояние между автопортретом ребенка и членом семьи выражает их взаимоотношения: чем ближе на рисунке, тем ближе в жизни. И соприкосновение персонажей рисунка говорит об их тесной психологической связи в реальности. Поэтому чаще всего юный художник в своих творениях держит маму и папу за руки.
Обратите внимание на персонажа, который обведен, заштрихован или нарисован с сильным нажимом – этот человек внушает ребенку тревогу.
А если над всей семьей на рисунке светит солнце – тепло и уют царят в доме, и это самое главное в жизни начинающего художника.
Поощряйте желание ребенка рисовать, ведь у этого простого занятия много важных функций. На раннем этапе рисование развивает координацию и моторику, способствует познанию формы, воспитывает в ребенке усидчивость. Позже – развивает творческое мышление, правильное восприятие мира, способствует взаимодействию зрительных, пространственных и двигательных функций. И, как вы уже убедились, детский рисунок позволяет заглянуть во внутренний мир ребенка. И не только узнать о его проблемах, но и попытаться с помощью рисунка их решить.
На раннем этапе рисование развивает координацию и моторику, способствует познанию формы, воспитывает в ребенке усидчивость. Позже – развивает творческое мышление, правильное восприятие мира, способствует взаимодействию зрительных, пространственных и двигательных функций. И, как вы уже убедились, детский рисунок позволяет заглянуть во внутренний мир ребенка. И не только узнать о его проблемах, но и попытаться с помощью рисунка их решить.
Нарисовать свой страх
Расширяется пространство познаваемого мира – расширяется пространство детского рисунка, появляются композиция и новые зрительные образы. В 5–6 лет ребенок уже умеет, используя всевозможные детали, выражать свои эмоции, мысли, чувства, фантазии.
Поощряйте его желание рисовать, ведь у этого простого занятия много важных функций. На раннем этапе рисование развивает координацию и моторику, способствует познанию формы, воспитывает в ребенке усидчивость.![]() Позже – развивает творческое мышление, правильное восприятие мира, способствует взаимодействию зрительных, пространственных и двигательных функций. И, как вы уже убедились, детский рисунок позволяет заглянуть во внутренний мир ребенка. И не только узнать о его проблемах, но и попытаться с помощью рисунка их решить. Ведь, если ваш ребенок нарисовал свой страх на листе бумаге, значит, и избавиться от него можно в том же пространстве. Например, страшилу поместить за высокие стены замка, плачущей девочке дать в руки мороженое или протянуть руку обиженному братику. И увидите, как произойдет чудо: появится улыбка… нет, не у нарисованного персонажа, а на лице вашего ребенка.
Позже – развивает творческое мышление, правильное восприятие мира, способствует взаимодействию зрительных, пространственных и двигательных функций. И, как вы уже убедились, детский рисунок позволяет заглянуть во внутренний мир ребенка. И не только узнать о его проблемах, но и попытаться с помощью рисунка их решить. Ведь, если ваш ребенок нарисовал свой страх на листе бумаге, значит, и избавиться от него можно в том же пространстве. Например, страшилу поместить за высокие стены замка, плачущей девочке дать в руки мороженое или протянуть руку обиженному братику. И увидите, как произойдет чудо: появится улыбка… нет, не у нарисованного персонажа, а на лице вашего ребенка.
Лист бумаги тоже хранит в себе много тайн. Если его разделить на две части – правую и левую, то каждая из них будет отвечать за определенный вид подсознания. Левая часть – экстравертная: это представление о будущем и связь с отцом. Правая – интровертная: связь с прошлым, с домом, с матерью. В этой части ребенок чаще изображает того, кто оказывает на него сильное влияние.
Верхняя часть лица отображает интеллектуальный мир, нижняя – материальный.
Характер по рисунку
► Гиперактивные дети все рисуют в движении, даже статичные детали как бы «пляшут» на листе бумаги. Рисунок не симметричный, в нем трудно провести хотя бы одну прямую линию.
► Персонажи агрессивных детей имеют большие зачерненные, заштрихованные руки и большой открытый рот. Рисунки изобилуют множеством острых углов, цвета их темные или очень яркие.
► На рисунках тревожных детей много затемненных участков или же, наоборот, эти рисунки почти прозрачны. Эти дети часто стирают или заштриховывают только что нарисованное. А себя изображают слишком маленькими.
► Аутичные дети рисуют не торопясь, тщательно прорисовывают детали. Даже когда рисунок готов, они продолжают заштриховывать его. Тематика, чаще всего, однообразна. Ребенок рисует то, что уже умеет изображать.
А как и что рисует ваш ребенок?
По материалам http://www. baby.ru
baby.ru
Дефицит йода в организме может привести к тяжелейшим последствиям
Автор фото, Getty Images
Подпись к фото,Йод чрезвычайно важен для здоровья
Йод чрезвычайно важен для здоровья, но об этом знают далеко не все. Без йода люди страдают от дефектов при развитии организма, и у них возникают проблемы с метаболизмом,
Йод — основной компонент гормонов щитовидной железы, которая регулирует наш метаболизм.
Не получая должного количества йода, люди страдают от серьезных дефектов при развитии, но большинство из нас не знают, сколько йода нам следует потреблять и откуда он берется.
Исследование, проведенное Маргарет Рейман и Университета Суррея, указывает на нехватку йода в современных «здоровых» диетах, в первую очередь, вегетарианских, что создает угрозу дефицита йода у беременных женщин.
Автор фото, Getty Images
Подпись к фото,Наличие йода в диете беременной женщины чрезвычайно важно для развития мозга ребенка
Зачем нам нужен йод?
Йод — основной компонент гормонов щитовидной железы, которые играют ключевую роль в развитии человека, метаболизма и развитии мозга, в особенности для плода в утробе матери.
«Дефицит йода легко предотвратить, и, тем не менее, он остается основной предотвратимой причиной возникновения неспособности к обучению у детей во всем мире», — говорит профессор Рейман.
Автор фото, University of Surrey
Подпись к фото,Профессор Маргарет Рейман говорит, что справиться с дефицитом йода очень легко
«Если в организме беременной женщины недостаточно йода, то их дети окажутся неспособны к обучению или же с признаками врожденного гипотиреоза, при котором преобладает торможение всех функций организма. Это то, что на протяжении истории называли кретинизмом», — добавляет профессор.
Изначально слово «кретин» обозначало людей, живущих с этим синдромом в Альпах, где исторически ощущается острая нехватка йода.
Именно там в прошлом появлялось множество людей страдающих от зоба, — заметного увеличения щитовидной железы в области шеи.
«Теперь мы знаем, что это явный симптом нехватки йода в организме, при котором щитовидная железа увеличивается в размере в попытке получить как можно больше йода из крови», — говорит профессор Рейман.
Опасность «здоровых» диет
Автор фото, Getty/EugeneTomeev
Подпись к фото,Продукты, богатые йодом
Возможно, лучшие источники йода среди продуктов — рыба с белым мясом, а также яйца.
В большинстве стран йод также добавляется в столовую соль.
Во многих странах, как, например, в Великобритании, йод также содержится в молоке и молочных продуктах, так как его добавляют в корм скоту.
Но в развитых странах вновь возникла проблема йододефицита — на этот раз не из-за отсутствия его в обычной еде, а потому, что люди сознательно избегают употреблять эти продукты.
Это решение, которое большинство вегетарианцев и почти все веганы, избегающие продуктов животного происхождения, принимают каждодневно.
Автор фото, Getty Images
Подпись к фото,Женщины-веганы рискуют получить проблемы с щитовидкой во время беременности
Норвежский институт здравоохранения недавно собрал и проанализировал данные о различных группах населения, всех возрастов и обоих полов, в том числе и о беременных женщинах.
Среди этих люди были как вегетарианцы, так и веганы. Выяснилось, что у веганов особенно высок риск йододефицита.
Профессор Рейман также ссылается на случаи, когда у беременных женщин-веганов появлялся зоб, а у их новорожденных детей наблюдалось снижение функции щитовидной железы.
Долгосрочный эффект
Автор фото, Getty Images
Подпись к фото,Йододефицит может привести к долгосрочным проблемам в развитии ребенка
Профессор Рейман также изучила биологические образцы, полученные от 14 тысяч беременных женщин на западе Англии в 1990-е годы, а затем проследила развитие их детей в последующие годы.
Вместе со своей коллегой, доктором Сарой Бат она рассматривала все доступные данные об этих детях, уделяя особенное внимание тому, насколько хорошо они учатся читать, и их коэффициенту умственного развития.
Доктор Бат обнаружила, что у детей, родившихся от матерей с йододефицитом, более высок риск к восьми годам начать испытывать затруднения с выражением своих мыслей вслух, а к девяти годам им все труднее читать и понимать написанное.:max_bytes(150000):strip_icc()/GettyImages-1160600872-c0034b96753a44189c7fcc071cb15c06.jpg)
Исследователи также обнаружили, что чем сильнее выражен дефицит йода у матери, тем больше трудностей в развитии испытывают их дети.
Но удивительным оказалось то, что этот эффект присутствовал несмотря на то, что у этих матерей отмечался лишь относительно незначительный дефицит йода.
Откуда берется йод?
Автор фото, Getty Images
Подпись к фото,В большинстве стран мира йод добавляется при производстве столовой соли
Основной источник йода — моря и океаны.
Дорога йода из моря на сушу непроста: ионы поднимаются в атмсоферу, затем из дождевых облаков попадают в землю, где впитываются растениями и травоядными животными, и после всего этого попадают к нам в пищу.
Но дождевые облака, сформировавшиеся над морскими просторами, не всегда достигают отдаленных от моря регионов. Соответственно, в тех местах где люди в прошлом зависели в основном от продуктов местного производства, возникали проблемы, вызванные нехваткой йода.
Именно это и происходило в Альпах, в отдаленных горных районах Пакистана, во многих регионах России, в Центральной Азии и в некоторых частях Африки.
Автор фото, Getty Images
Подпись к фото,В находящихся вдали от моря горных районах Пакистана жители испытывают проблемы из-за нехватки йода
Затрагиваются также регионы, регулярно подвергающиеся наводнениям, как например Бангладеш, так как уходящие после наводнения потоки вымывают йод из почвы.
Сколько йода нужно человеку?
Женщинам следует принимать от 150 до 300 микрограммов йода в день, а мужчинам — по 150 микрограммов.
Но уровень йода в еде нестабилен, и довольно сложно подсчитать, сколько именно этого вещества вы приняли.
В жирной рыбе меньше йода чем в рыбе с белым мясом. Зимой в молоке больше йода, чем летом, так как зимой скот получает корм с добавками йода, а летом животные пасутся на траве.
Лучше всего соблюдать разнообразную диету и не избегать целых групп продуктов питания, таких как мясо, молоко или рыба, если вам этого не советует сделать доктор.
Различные позы для кормления грудью
Попробуйте разные позы для кормления грудью, чтобы найти именно ту, которая лучше всего подойдет Вам и Вашему малышу. Варианты Вы можете посмотреть в нашей подборке фото
Поделиться этой информациейНе бывает правильных и неправильных способов держать ребенка при
кормлении, и мама и малыш обязательно находят свою любимую позу.
Важно, чтобы и Вам, и ребенку было удобно.1,2 Не будет лишним освоить несколько разных поз и техник кормления грудью — ведь жизненные обстоятельства часто требуют от нас гибкости, особенно когда Ваш малыш становится старше и Вы начинаете все чаще выходить из дома.
Какую бы позу для кормления ребенка грудью Вы ни выбрали, запомните несколько простых правил.
- Перед кормлением заранее подготовьте все, что может Вам понадобиться, включая питье, еду, мобильный телефон, пульт от телевизора, книгу или журнал. И не забудьте сходить в туалет — процесс кормления может затянуться надолго!
- Позаботьтесь о том, чтобы малышу было удобно.
 Какую бы позицию Вы ни выбрали, важно держать ребенка крепко, ровно и обеспечивать хорошую поддержку его голове, шее и позвоночнику.
Какую бы позицию Вы ни выбрали, важно держать ребенка крепко, ровно и обеспечивать хорошую поддержку его голове, шее и позвоночнику. - Вам тоже должно быть удобно. Не допускайте напряжения. При необходимости используйте подушки разных размеров или валики из полотенец в качестве опоры для спины или рук.
- Следите за тем, чтобы малыш правильно захватывал грудь. Правильный захват — залог комфорта при кормлении грудью.
- Если малыш плохо захватывает грудь или Вы испытываете боль во время кормления, обратитесь за помощью к консультанту по грудному вскармливанию. Специалист также сможет показать Вам, как удобнее держать ребенка.
1. Расслабленное кормление или положение полулежа
Положение для расслабленного кормления, известное также как биологическое кормление,1 часто становится первой позой для большинства мам. Если сразу после рождения положить малыша маме на грудь или на живот, в норме он инстинктивно тянется к груди и пытается захватить сосок. Это явление известно как рефлекс поиска материнской груди. Контакт кожа к коже стимулирует пищевой инстинкт младенца, а сила тяжести помогает ему захватить грудь и сохранять равновесие.
Это явление известно как рефлекс поиска материнской груди. Контакт кожа к коже стимулирует пищевой инстинкт младенца, а сила тяжести помогает ему захватить грудь и сохранять равновесие.
Но в положении полулежа можно кормить не только новорожденных — эта поза прекрасно подходит для малышей любого возраста. Она может оказаться особенно кстати, если ребенок плохо захватывает грудь в других позах или не любит прикосновений к голове во время кормления, а еще — если у Вас слишком сильный прилив молока или слишком большая грудь. Своим опытом делится Изабель, мама из Великобритании: «У меня была большая грудь, а малыш родился маленький — 2,7 кг, так что найти удобную позу поначалу было нелегко. Через несколько недель стало понятно, что «правильной» позы для меня не существует. В итоге я чаще всего кормила лежа, положив ребенка себе на грудь».
Удобнее кормить не лежа ровно на спине, а полусидя, опираясь на подушки. Так у Вас будет опора для спины и Вы сможете наблюдать за малышом во время кормления.
2. Поза «колыбелька»
Это классическая поза, которая первой приходит на ум, когда речь
заходит о кормлении ребенка грудью. Мама сидит
прямо, а малыш лежит на боку у нее на руке, прижимаясь животом к ее животу.3 Но хотя это очень популярная поза, освоить ее с новорожденными не всегда просто, поскольку она дает малышу меньше поддержки. Попробуйте подложить подушку под спину, а на колени положите специальную подушку для грудного вскармливания и опирайтесь на нее руками. Так Вы сможете надежнее поддерживать ребенка, не перенапрягая спину и плечи. Только старайтесь, чтобы на подушке для кормления ребенок не лежал слишком высоко. Грудь должна оставаться на естественном уровне, чтобы малыш мог без усилий ее захватить, иначе не избежать воспаленных сосков.
«Я кормила в позе «колыбелька», потому что мне она отлично подошла! Было удобно, и мне нравилось просто сидеть и смотреть на своего малыша», — вспоминает Рэйчел, мама двоих детей из Италии.
3.
 Поза «перекрестная колыбелька»
Поза «перекрестная колыбелька»Эта поза для грудного вскармливания выглядит почти так же, как «колыбелька», но малыш лежит на другой руке.3 Это обеспечивает ребенку поддержку в районе шеи и плеч, чтобы он мог наклонить голову для захвата груди. Такая поза отлично подходит для кормления новорожденных и просто маленьких младенцев, а также для детей, которые плохо захватывают грудь. Поскольку ребенок полностью лежит на другой руке, становится проще контролировать его положение и можно поправлять грудь свободной рукой.
Джули, мама двоих детей из Великобритании, считает эту позу очень практичной: «Обычно я кормлю своего младшего ребенка в позе «перекрестная колыбелька». Так у меня остается свободной вторая рука, и я могу одновременно ухаживать за малышом постарше».
В первое время не держите ребенка за голову, иначе Вы можете нечаянно прижать ему подбородок к его груди. Из-за этого ребенок не сможет глубоко захватить грудь, потому что сосок будет упираться ему в основание языка, а не в небо, что приведет к воспалению сосков. По мере взросления ребенка эта поза становится все удобнее, и он может опираться головой Вам на ладонь (как показано на фото выше).
4. Кормление грудью из-под руки
В этой позе, известной еще как «захват мяча», мама сидит, а ребенок лежит вдоль ее руки сбоку, ножками к спинке стула (или любого другого сиденья).3 Это еще одна удобная поза для кормления грудью новорожденных — в ней Вы можете обеспечить ребенку хорошую поддержку, полностью контролируете его положение и хорошо видите его лицо. А малыш чувствует себя в безопасности при тесном контакте с маминым телом. Эта поза особенно хорошо подойдет тем, у кого было кесарево сечение или преждевременные роды, а также мамам двойняшек и женщинам с большой грудью.
«Когда я кормила первую дочь, у меня была очень большая грудь размера K — в два раза больше ее головы, — вспоминает Эми, мама двоих детей из Австралии. — Я подкладывала под каждую грудь валики из полотенец, потому что они были очень тяжелыми, и кормила дочку в позе из-под руки, но только сидя прямее, чтобы ее не задавить. Эта поза оказалась удобна еще и потому, что у меня был шов от кесарева сечения, и я не могла класть ребенка себе на живот».
Эта поза оказалась удобна еще и потому, что у меня был шов от кесарева сечения, и я не могла класть ребенка себе на живот».
5. Поза «лежа на боку»
Поза «лежа на боку» идеально подходит для расслабленного
кормления ночью в кровати или на диване. Если у Вас было кесарево
сечение или разрывы при родах, такая поза может оказаться удобнее, чем кормление сидя.3 В этой позе мама и малыш лежат рядом на боку, живот к животу.
«Мне было трудно сидеть во время бесконечных ночных кормлений — во-первых, из-за кесарева сечения, во-вторых, из-за недосыпа, — вспоминает Франческа, мама из Великобритании. — А потом я обнаружила, что можно кормить ребенка лежа на боку и одновременно отдыхать».
«Из-за укороченной уздечки языка Мэйси могла правильно захватывать грудь только лежа на боку. Консультант по грудному вскармливанию показала мне, как это делается. В этой позе прилив молока оказался оптимальным для дочки, и ей проще было удерживать сосок во рту. Когда она подросла, она стала гораздо лучше захватывать грудь в обычных позах», — рассказывает Сара, мама двоих детей из Австралии.
6. Расслабленное кормление грудью после кесарева сечения
Если Вам не удается найти удобную позу для кормления грудью после кесарева сечения,3 попробуйте держать ребенка на плече полулежа — это не создает нагрузки на послеоперационный шов и позволяет удобно кормить ребенка грудью. Еще можно попробовать кормление лежа на боку.
7. Кормление грудью сидя вертикально, или «поза коалы»
При кормлении в вертикальной позе или в «позе коалы», ребенок сидит с прямой спиной и поднятой головой у мамы на бедре.4 Такую позу можно попробовать даже с новорожденным, если хорошо его поддерживать, но особенно удобна она для кормления подросшего ребенка, который уже может сидеть сам. Вертикальная поза сидя или «поза коалы», отлично подходит для малышей, которые страдают от рефлюкса или ушной инфекции и лучше чувствуют себя сидя. Кроме того, эта поза может подойти детям с укороченной уздечкой языка или пониженным мышечным тонусом.
«Когда моя дочка немного подросла, я часто кормила ее в вертикальной позе — так нам обеим было удобнее, и при этом я все равно могла тесно прижимать ее к себе, — вспоминает Пегги, мама из Швейцарии. — К тому же так можно было незаметно кормить ее грудью в общественных местах».
— К тому же так можно было незаметно кормить ее грудью в общественных местах».
8. Поза «с нависанием»
В этой позе малыш лежит на спине, а мама наклоняется над ним
на четвереньках так, чтобы сосок попадал ему прямо в рот.4 По словам некоторых мам, эту позу для грудного вскармливания хорошо время от времени использовать при мастите, когда прикосновения к груди особенно неприятны. Некоторые отмечают, что такая поза для кормления грудью помогает при закупорке молочных протоков, хотя научных доказательств этому пока нет. Кормить в позе «с нависанием» можно также сидя, стоя на коленях над малышом на кровати или диване, а также полулежа на животе с опорой на локти. Подушки различных размеров, на которые можно опираться, помогут Вам избежать напряжения в спине и плечах.
«Я несколько раз кормила в позе «с нависанием» при закупорке молочных протоков, когда никакие другие способы рассасывания пробок не помогали. А эта поза вроде бы помогла. Думаю, дело в силе тяжести, а еще в том, что грудь находилась под совершенно другим углом, чем при обычном кормлении, и дочка по-другому ее сосала», — рассказывает Элли, мама двоих детей из Великобритании.
Кормление в позе «с нависанием» вряд ли стоит практиковать регулярно, но в некоторых случаях эта поза может пригодиться.
«Я кормила в позе «с нависанием», когда у ребенка были проблемы с захватом груди, — рассказывает Лорна, мама двоих детей из Великобритании. — Это, конечно, не самый удобный способ, но тогда я готова была на все, лишь бы он смог захватить грудь. У нас получилось, и мы продолжаем грудное вскармливание вот уже восемь месяцев!»
9. Кормление ребенка в слинге или «на весу»
Кормление грудью в слинге требует некоторой практики, но зато так можно выходить из дома, присматривать за старшими детьми или даже понемногу заниматься домашними делами.
Слинг также пригодится и в том случае, если малыш не любит лежать или часто прикладывается к груди. Линдси, мама двоих детей из США, отмечает: «Я часто пользовалась рюкзаком-переноской для обоих моих детей. Когда мы были вне дома, я повязывала вокруг шеи саронг и прикрывала им переноску. Под такой накидкой малыш может есть сколько угодно, пока не заснет».
Эта поза для грудного вскармливания удобнее всего, когда ребенок уже хорошо умеет сосать грудь и может самостоятельно держать голову. Для кормления грудью подходят любые слинги, в том числе эластичные и с кольцами, а также рюкзаки-переноски. Какой бы вариант Вы ни выбрали, главное, чтобы Вам всегда было видно лицо ребенка, а его подбородок не упирался ему в грудь.
10. Двойное кормление грудью из-под руки
Двойное кормление грудью из-под руки (или «захват двух мячей») отлично подходит для мам двойняшек — можно кормить обоих одновременно, а руки при этом остаются относительно свободными.4 При кормлении в этой позе желательно использовать специальную подушку для грудного вскармливания двойняшек, особенно в первое время. Она обеспечит дополнительную поддержку и поможет удерживать обоих малышей в правильном положении, а также уменьшит нагрузку на живот, если у Вас было кесарево сечение. К тому же руки оказываются свободнее, и при необходимости можно заниматься одним ребенком, не мешая второму.
«Мои двойняшки родились совсем крошечными, и их нужно было кормить каждые два часа в любое время дня и ночи. Очень скоро стало понятно: если я хочу успевать что-либо помимо кормления, надо кормить их обоих одновременно, — рассказывает Эмма, мама двоих детей из Великобритании. — Я кормила их вдвоем в позе из-под руки, используя подушку для грудного вскармливания».
Другие удобные позы для кормления грудью двойняшек — две «колыбельки» крест-накрест, один ребенок в «колыбельке», а другой под рукой, кормление в позе полулежа или вертикальное кормление сидя (один ребенок с одной стороны, второй с другой).
11. Кормление в позе «с поддержкой груди рукой» или «рука танцора»
Если малыш плохо удерживает сосок во рту или имеет пониженный
мышечный тонус (что характерно для недоношенных детей,
детей, страдающих различными заболеваниями или синдромом Дауна),
попробуйте поддерживать одновременно его голову и свою грудь.4 Обхватите грудь ладонью снизу так, чтобы большой палец оказался с одной стороны, а все остальные — с другой.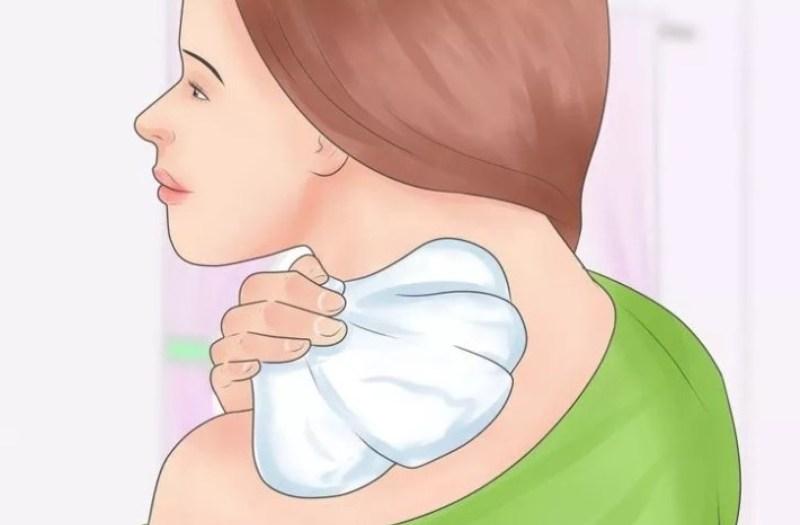 Сдвиньте руку немного вперед, чтобы большой и указательный пальцы образовали букву U прямо перед грудью. Тремя другими пальцами продолжайте поддерживать грудь. Большим и указательным пальцем придерживайте голову ребенка при кормлении таким образом, чтобы его подбородок опирался на часть ладони между ними, Ваш большой палец мягко удерживал малыша за одну щеку, а указательный — за другую. Так малыш получает отличную поддержку, а Вы можете контролировать его положение и хорошо видеть, держит ли он грудь.
Сдвиньте руку немного вперед, чтобы большой и указательный пальцы образовали букву U прямо перед грудью. Тремя другими пальцами продолжайте поддерживать грудь. Большим и указательным пальцем придерживайте голову ребенка при кормлении таким образом, чтобы его подбородок опирался на часть ладони между ними, Ваш большой палец мягко удерживал малыша за одну щеку, а указательный — за другую. Так малыш получает отличную поддержку, а Вы можете контролировать его положение и хорошо видеть, держит ли он грудь.
Литература
Литература
1 Colson SD et al. Optimal positions for the release of primitive neonatal reflexes stimulating breastfeeding. Early Hum Dev. 2008;84(7):441-449. — Колсон С.Д. и соавторы, «Оптимальные позиции для провоцирования примитивных врожденных рефлексов, стимулирующих грудное вскармливание». Эрли Хьюм Дев. 2008;84(7):441-449.
2 UNICEF UK BFHI [Internet]. Off to the best start; 2015 [cited 2018 Feb]. — ЮНИСЕФ Великобритания, инициатива «Больница, дружелюбная к ребенку», «Начать как можно лучше» [Интернет]. 2015 [процитировано в феврале 2018].
Off to the best start; 2015 [cited 2018 Feb]. — ЮНИСЕФ Великобритания, инициатива «Больница, дружелюбная к ребенку», «Начать как можно лучше» [Интернет]. 2015 [процитировано в феврале 2018].
3 Cadwell K. Latching‐On and Suckling of the Healthy Term Neonate: Breastfeeding Assessment. J Midwifery & Women’s Health.2007;52(6):638-642. — Кэдвелл К., «Захват и сосание у здоровых новорожденных: оценка грудного вскармливания». Ж Мидвайфери Вуменс Хелс. 2007;52(6):638-642.
4 Wambach K, Riordan J, editors. Breastfeeding and human lactation. Jones & Bartlett Learning; 2014. 966 p. — Вамбах К., Риордан Дж., «Грудное вскармливание и женская лактация». Берлингтон, Массачусетс: издательство Jones & Bartlett Learning; 2014. Стр. 966.
966.
Лимфаденит у детей | Описание заболевания
Лимфаденит у детей — ответная реакция детского организма на глобальный или локальные патологические процессы, выражающаяся в воспалении и увеличении лимфатических узлов. Различают гнойный и общий лимфаденит, для каждого из которых характерны свои особенности и симптоматика.
Что вызывает лимфаденит?
Причина лимфаденита у детей — это всегда проникшая в организм инфекция, чаще всего стафилококковая или пневмококковая, с которой иммунная система не в состоянии справиться. Так как лимфатические железы принимают непосредственное участие в защите организма, они реагируют на внедрение инфекции опуханием.
Факторы риска
Воспаление лимфоузлов занимает ведущее место в педиатрии по частоте возникновения. Способствуют развитию патологической реакции:
- подавленность иммунной системы;
- хронические гнойные воспаления горла и верхних дыхательных путей;
- частые контакты с больными (родственники, сверстники в детском саду).

Дети в возрасте до 10-12 лет болеют чаще.
Симптомы и клиническая картина лимфаденита у детей
Признаки лимфаденита у детей выражаются в значительном увеличении лимфатических узлов (в основном шейных и подчелюстных), иногда настолько, что это видно невооруженным глазом. При пальпации ребенок ощущает острую боль, внешние кожные покровы гиперемированы.
Симптомы лимфаденита у детей разнятся в зависимости от его вида.
Общий — имеют место признаки интоксикации, повышение температуры, озноб, ухудшение общего самочувствия, сонливость, слабость, головокружение, потливость и др.
Гнойный — вышеописанная симптоматика еще более выраженная, кожа в местах припухлости заметно покрасневшая, наблюдается усиление отека и локальных болей.
Проявления лимфаденита могут приобретать разную степень тяжести, в зависимости от возраста пациента, сложности и времени протекания заболевания (острый период может длиться от 2 до 4 недель).
Методы диагностики
Независимо от характера течения воспалительного процесса, диагностика лимфаденита включает следующие мероприятия:
- осмотр с пальпацией скоплений лимфоидных тканей;
- сбор анамнеза о первичном заболевании;
- общий анализ крови на лимфаденит для установления полной клинической картины;
- биопсия кожи или пункция воспаленных участков.
Какой врач лечит лимфаденит?
Лимфаденит у детей лечит врач-педиатр, опираясь на результаты диагностики. Но при прогрессировании недуга может понадобиться консультация отоларинголога, инфекциониста, а в особо тяжелых случаях — хирурга.
Схема лечения лимфаденита
Лечение лимфаденита у детей проводится с учетом степени интоксикации организма, формы болезни, ее стадии и остроты протекания, а также данных анамнеза.
Лечащий врач информирует родителей о том, как лечить лимфаденит у детей. Борьба с заболеванием основывается на подавлении основного очага инфекции с параллельным купированием воспаления и устранением тяжелой симптоматики, особенно лихорадки.
Основные методы лечения и противопоказания
Лечение проводится с использованием комплексного подхода и консервативных методов терапии.
Из медпрепаратов назначаются:
- антибиотики узкого или широкого спектра действия;
- пробиотики — для сохранения микрофлоры кишечника;
- антигистаминные препараты — для предотвращения аллергических реакций и уменьшения отечности тканей.

Физиотерапевтические методы представлены УВЧ и КВЧ-терапией, оказывающей противовоспалительное и антисептическое действие.
При серьезных нагноениях может потребоваться хирургическое вмешательство.
Противопоказания:
- подозрение на наличие опухолевого образования;
- нельзя делать теплые компрессы и греть зоны припухлостей.
Возможные осложнения
Осложнения при лимфадените у детей могут быть непредсказуемыми, но все они связаны с местом локализации воспаленного лимфоузла. Например, шейная припухлость сопровождается негативными последствиями для горла, подчелюстная может затрагивать зубы, воспаление близ паха провоцирует соответствующие недуги в этой области и т.д.
Хронический лимфаденит. Причины, симптомы, лечение
Диагноз хронический лимфаденит ставится при сроке течения заболевания свыше 30 дней. Причиной перехода недуга в эту фазу становится несоответствующее или несвоевременное лечение. Вне обострений симптоматика вялая. Возможны периоды обострений или прогрессирование болезни к тяжелым формам.
Возможны периоды обострений или прогрессирование болезни к тяжелым формам.
Меры профилактики
Профилактика лимфаденита заключается в избегании инфекционных заболеваний, предупреждении травмирования, своевременной антисептической обработке ран и санации очагов инфекции в организме (кариеса, тонзиллита), а также вскрытии гнойных образований (фурункулов и др.).
Демодекоз: лечение, причины, симптомы, признаки, фото, цены
Трихолог, дерматолог, врач высшей категории
Московский проспект, д. 143
Онколог-дерматолог, врач высшей категории
Гражданский проспект, д.107, к.4
Онколог-дерматолог, врач высшей категории
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Дерматолог, специалист лазерных технологий в онкодерматологии, врач высшей категории
Коломяжский проспект, д. 20
20
Дерматолог, специалист лазерных технологий в онкодерматологии, врач высшей категории
Московский проспект, д. 143
Дерматолог, специалист лазерных технологий в онкодерматологии
Московский проспект, д. 143
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Дерматовенеролог, трихолог, косметолог, специалист лазерных технологий
Московский проспект, д. 143
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Врач дерматовенеролог, трихолог, косметолог. Высшая квалификационная категория.
Московский проспект, д. 143
Дерматолог, косметолог, Специалист лазерных технологий в онкодерматологии
Коломяжский проспект, д. 20
Дерматовенеролог, специалист лазерных технологий в онкодерматологии
Московский проспект, д. 143
Коломяжский проспект, д. 20
дерматолог, косметолог, специалист лазерных технологий
Гражданский проспект, д. 107, к.4
107, к.4
Дерматовенеролог, доктор медицинских наук, профессор
Московский проспект, д. 143
Дерматовенеролог, специалист лазерных технологий в онкодерматологии
Гражданский проспект, д.107, к.4
Онколог-дерматолог, кандидат медицинских наук
Московский проспект, д. 143
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Рентгенологическое исследование шеи (для родителей)
Что это такое
Рентген шеи — это безопасный и безболезненный тест, при котором для получения изображений мягких тканей шеи используется небольшое количество излучения. Во время обследования рентгеновский аппарат пропускает луч излучения через шею, и изображение записывается на компьютер или специальную пленку.
Это изображение включает в себя такие структуры, как позвонки (кости шеи), мягкие ткани перед позвонками, а также аденоиды и миндалины в увеличенном виде.На нем также показаны оральные и носовые дыхательные пути, носоглотка (где встречаются эти два дыхательных пути), часть трахеи (дыхательное горло) и надгортанник (лоскут ткани, покрывающий трахею при глотании).
Рентгеновский снимок черно-белый. Плотные части тела, которые блокируют прохождение рентгеновского луча через тело, такие как зубы и кости, на рентгеновском изображении выглядят белыми. Полые части, такие как дыхательные пути, пропускают рентгеновские лучи и выглядят черными.
Рентгенолог делает рентгеновский снимок.Когда делается рентгеновский снимок шеи для просмотра мягких тканей шеи, обычно делается один снимок сбоку (вид сбоку). Также может быть сделан дополнительный снимок спереди (переднезадний или передний вид).
p.
Почему это сделано
Рентген шеи используется для диагностики проблем с мягкими тканями шеи. Например, такие симптомы, как стридор (шумное дыхание), лающий кашель и охриплость голоса, могут быть результатом отека различных участков в дыхательных путях или рядом с ними.Рентген шеи может помочь обнаружить опухшее надгортанник (состояние, известное как эпиглоттит), что бывает редко, или опухоль в тканях вокруг голосовых связок (круп). Это также может помочь в диагностике инфекции в области за глоткой (заглоточный абсцесс).
Это также может помочь в диагностике инфекции в области за глоткой (заглоточный абсцесс).
Он может обнаруживать признаки увеличенных миндалин и аденоидов, что полезно при обследовании детей с синдромом обструктивного апноэ во сне, чрезмерным храпом или рецидивирующими инфекциями носовых пазух и ушами.
Он также может выявить образования на шее, такие как кисты и опухоли, а также некоторые типы предметов, которые могли быть ошибочно проглочены или вдыханы и застряли в верхних дыхательных путях или пищеводе.
Препарат
Рентген шеи не требует специальной подготовки. Ребенка могут попросить снять всю одежду и украшения ниже пояса и переодеться в больничную одежду, потому что пуговицы, молнии, застежки или украшения могут мешать изображению.
Если ваша дочь беременна, важно сообщить об этом рентгенологу или ее врачу. Во время беременности обычно избегают рентгеновских лучей, потому что существует небольшая вероятность того, что радиация может нанести вред развивающемуся ребенку. Но если рентген необходим, можно принять меры для защиты плода.
Но если рентген необходим, можно принять меры для защиты плода.
p.
Процедура
Хотя процедура может занять около 15 минут, фактическое воздействие радиации обычно составляет менее секунды.
Вашему ребенку будет предложено войти в специальную комнату, в которой, скорее всего, будет стол и большой рентгеновский аппарат, свисающий с потолка. Родители обычно могут сопровождать своего ребенка, чтобы подбодрить его. Если вы остаетесь в комнате во время рентгена, вас попросят надеть свинцовый фартук, чтобы защитить определенные части вашего тела.Репродуктивные органы вашего ребенка также будут защищены свинцовым щитом.
Рентгенограмма шеи может выполняться в положении стоя, сидя или лежа. Это будет зависеть от состояния вашего ребенка и причины рентгена. Техник разместит вашего ребенка, затем отойдет за стену или в соседнюю комнату, чтобы управлять машиной. Если будут сделаны два рентгеновских снимка, техник вернется, чтобы изменить положение вашего ребенка.
Детям постарше будет предложено задержать дыхание и оставаться неподвижными в течение 2-3 секунд, пока делается рентгеновский снимок; младенцам может потребоваться мягкая сдержанность.Держать шею неподвижно важно, чтобы не было размытия рентгеновского изображения.
Чего ожидать
Ваш ребенок ничего не почувствует на рентгеновском снимке. В рентгеновском кабинете может казаться прохладно из-за кондиционирования воздуха, используемого для обслуживания оборудования.
Позиции, необходимые для рентгеновского снимка, могут быть неудобными, но их нужно удерживать только несколько секунд. Если ваш ребенок травмирован или испытывает боль и не может оставаться в нужном положении, технический специалист может найти другое положение, более удобное.Младенцы часто плачут в рентгеновском кабинете, особенно если их удерживают, но это не помешает процедуре.
После того, как будет сделан рентгеновский снимок, вам и вашему ребенку будет предложено подождать несколько минут, пока изображение будет обработано. Если он нечеткий или нечеткий, возможно, потребуется переделать рентгеновский снимок.
Если он нечеткий или нечеткий, возможно, потребуется переделать рентгеновский снимок.
p.
Получение результатов
Рентгеновский снимок будет осматривать радиолог (врач, специально обученный чтению и интерпретации рентгеновских изображений).Радиолог отправит отчет вашему врачу, который обсудит с вами результаты и объяснит, что они означают.
В экстренных случаях результаты рентгена шеи можно получить быстро. В противном случае результаты обычно готовы через 1-2 дня. В большинстве случаев результаты не могут быть переданы непосредственно пациенту или семье во время теста.
Риски
В целом рентген шеи очень безопасен. Хотя любое воздействие радиации представляет определенный риск для организма, при рентгенографии шеи используется небольшое количество излучения, которое не считается опасным.Важно знать, что радиологи используют минимальное количество излучения, необходимое для получения наилучших результатов.
Развивающиеся дети более чувствительны к радиации и подвергаются большему риску причинения вреда, поэтому, если ваша дочь беременна, обязательно сообщите об этом ее врачу и рентгенологу.
Помощь вашему ребенку
Вы можете помочь своему маленькому ребенку подготовиться к рентгенологическому исследованию шеи, объяснив тест простым языком перед процедурой. Это может помочь объяснить, что сделать рентгеновский снимок — все равно что позировать для фотографии.
Вы можете описать комнату и оборудование, которое будет использоваться, и заверить вашего ребенка, что вы будете здесь, чтобы оказать поддержку. Детям постарше обязательно объясните, как важно не двигаться во время рентгена, чтобы его не приходилось повторять.
Если у вас есть вопросы
Если у вас есть вопросы о том, зачем нужен рентген шеи, поговорите со своим врачом. Вы также можете поговорить с рентгенологом перед процедурой.
Фотографии сыпи и состояния кожи в детстве
Редакция BabyCenter стремится предоставить самую полезную и достоверную информацию о беременности и воспитании детей в мире.При создании и обновлении контента мы полагаемся на достоверные источники: уважаемые организации здравоохранения, профессиональные группы врачей и других экспертов, а также опубликованные исследования в рецензируемых журналах. Мы считаем, что вы всегда должны знать источник просматриваемой информации. Узнайте больше о наших редакционных правилах и правилах медицинского обзора.
Мы считаем, что вы всегда должны знать источник просматриваемой информации. Узнайте больше о наших редакционных правилах и правилах медицинского обзора.
AAD. Чесотка. Американская академия дерматологии. https://www.aad.org/public/diseases/contagious-skin-diseases/scabies [дата обращения: сентябрь 2019 г.]
AAFP.2017. Опрелости. Американская академия семейных врачей. https://familydoctor.org/condition/diaper-rash/ [дата обращения: сентябрь 2019 г.]
AAP. 2019. Детские родинки и высыпания. Американская академия педиатрии. https://www.healthychildren.org/English/ages-stages/baby/bathing-skin-care/Pages/Your-Newborns-Skin-Birthmarks-and-Rashes.aspx [по состоянию на сентябрь 2019 г.]
AAP. 2015. Колпачок люльки. Американская академия педиатрии. https://www.healthychildren.org/English/ages-stages/baby/bathing-skin-care/Pages/Cradle-Cap.aspx [дата обращения: сентябрь 2019 г.]
Allmon, A, et al. 2015. Распространенные высыпания на коже у детей. Американский семейный врач 92 (3): 211-6. http://www.aafp.org/afp/2015/0801/p211.html [Проверено в сентябре 2019 г.]
http://www.aafp.org/afp/2015/0801/p211.html [Проверено в сентябре 2019 г.]
CDC. 2019. Заболевания рук, ног и рта. Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/hand-foot-mouth/ [дата обращения: сентябрь 2019 г.]
CDC. 2017. Краснуха. Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/rubella/ [дата обращения: сентябрь 2019 г.]
CDC.2019. Корь (rubeola). Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/measles/ [дата обращения: сентябрь 2019 г.]
March of Dimes. 2013. Желтуха новорожденных. http://www.marchofdimes.org/baby/newborn-jaundice.aspx [дата обращения: сентябрь 2019 г.]
Mayo Clinic. 2018. Детские прыщи. http://www.mayoclinic.org/diseases-conditions/baby-acne/basics/definition/con-20033932 [дата обращения: сентябрь 2019 г.]
MedlinePlus (ADAM). 2017. Ядовитый плющ, дуб и сумах. https: // medlineplus.gov / Poodivyoakandsumac.html [по состоянию на сентябрь 2019 г.]
MedlinePlus (ADAM). 2018. Герпес. https://medlineplus.gov/coldsores.html [по состоянию на сентябрь 2019 г.]
2018. Герпес. https://medlineplus.gov/coldsores.html [по состоянию на сентябрь 2019 г.]
MedlinePlus (ADAM). 2019. Фолликулит. https://medlineplus.gov/ency/article/000823.htm [дата обращения: сентябрь 2019 г.]
Medscape. 2019. Папулезная крапивница. [Доступ в сентябре 2019 г.]
Nemours Foundation. 2019. Ветряная оспа. http://kidshealth.org/en/parents/chicken-pox.html [[дата обращения: сентябрь 2019 г.]
Nemours Foundation.2018. Крапивница. http://kidshealth.org/en/parents/hives.html [дата обращения: сентябрь 2019 г.]
Nemours Foundation. 2019. Бородавки. http://kidshealth.org/en/parents/wart.html [Проверено в сентябре 2019 г.]
Nemours Foundation. 2019. Стригущий лишай. http://kidshealth.org/en/teens/ringworm.html [дата обращения: сентябрь 2019 г.]
Лимфангиомы головы и шеи у детей
Acta Otorhinolaryngol Ital. 2008 фев; 28 (1): 17–20.
Язык: английский | Итальянский
G Pelizzo
1 Отделение детской хирургии, Детская больница IRCCS «Бурло Гарофоло», Триест, Италия
J Schleef
1 Отделение детской хирургии, Детская больница IRCCS «Бурло Гарофоло», Италия 9000, Италия.
ЛОР-отделение
1 Отделение детской хирургии, Детская больница IRCCS «Бурло Гарофоло», Триест, Италия
Адрес для корреспонденции: Dr.Д.Л. Грассо Dipartimento ORL, Ospedale Pediatrico IRCCS «Burlo Garofolo», via dell’Istria 65/1, 34126 Trieste, Italy, факс: +39 040 3785537, ti.liamtoh@ossargommimПолучено 12 февраля 2007 г .; Принято 11 сентября 2007 г.
Резюме
Лимфангиомы — это редкие доброкачественные врожденные опухоли, поражающие как голову, так и шею, вызывающие обструктивные симптомы в верхних дыхательных путях, а также эстетические аномалии.В последние годы склерозирующая терапия OK-432 стала методом выбора при лечении этих лимфатических мальформаций. Тем не менее, хирургическое вмешательство, по-видимому, по-прежнему является методом лечения симптомов. Здесь описаны три случая лимфангиом, затрагивающих голову и шею, и дан обзор английской научной литературы.
Ключевые слова: Голова и шея, Лимфангиома, Дети, Диагностика, Лечение
Riassunto
I linfangiomi sono neoformazioni congenite red e benigne. Essi interessano sia la testa che il collo causando sintomi ostruttivi delle alte vie aeree ed anomalie estetiche. Последние последние годы, склерозирующая терапия с OK-432 является эффективным средством для лечения недозволенных заболеваний. Ciononostante, la chirurgia sembra essere ancora la terapia richiesta per la risoluzione della sintomatologia. Gli Autori riportano tre casi di linfangioma interessante il distretto cervico-cefalico ed una revisione della letteratura sull’argomento.
Essi interessano sia la testa che il collo causando sintomi ostruttivi delle alte vie aeree ed anomalie estetiche. Последние последние годы, склерозирующая терапия с OK-432 является эффективным средством для лечения недозволенных заболеваний. Ciononostante, la chirurgia sembra essere ancora la terapia richiesta per la risoluzione della sintomatologia. Gli Autori riportano tre casi di linfangioma interessante il distretto cervico-cefalico ed una revisione della letteratura sull’argomento.
Введение
Лимфангиомы — это редкие врожденные доброкачественные образования, возникающие в основном в области головы, шеи и полости рта.Они состоят в локализованных очагах аномального развития лимфатической системы. Для объяснения происхождения этой аномалии были предложены три теории. Первый предполагает, что блокировка или остановка нормального роста примитивных лимфатических каналов происходит во время эмбриогенеза, второй — что примитивный лимфатический мешок не достигает венозной системы, а третий выдвигает гипотезу о том, что во время эмбриогенеза лимфатическая ткань лежит в неправильная зона 1 . Лимфангиомы подразделяются на микрокистозные (капиллярные лимфангиомы), макрокистозные (кавернозные лимфангиомы) и кистозные гигромы в зависимости от размера включенных лимфатических полостей 2 .Билл и Саммер в 1965 году представили концепцию, согласно которой кистозные гигромы и лимфангиомы являются разновидностями одного объекта и что их классификация определяется их расположением в голове и шее 3 . Обычно используемая классификация классифицирует эти поражения на капиллярную лимфангиому или простую лимфангиому, кавернозную лимфангиому и кистозную лимфангиому или кистозную гигрому 4 . Когда лимфангиома ограничивается довольно плотной тканью, такой как язык, она представляет собой кавернозную лимфангиому, но когда она развивается в относительно рыхлой фасции шеи, возникает кистозное поражение.Эти три типа часто встречаются вместе у одного и того же пациента, в зависимости от тяжести заболевания. Однако кистозные гигромы составляют примерно 90% лимфангиом в области головы и шеи.
Лимфангиомы подразделяются на микрокистозные (капиллярные лимфангиомы), макрокистозные (кавернозные лимфангиомы) и кистозные гигромы в зависимости от размера включенных лимфатических полостей 2 .Билл и Саммер в 1965 году представили концепцию, согласно которой кистозные гигромы и лимфангиомы являются разновидностями одного объекта и что их классификация определяется их расположением в голове и шее 3 . Обычно используемая классификация классифицирует эти поражения на капиллярную лимфангиому или простую лимфангиому, кавернозную лимфангиому и кистозную лимфангиому или кистозную гигрому 4 . Когда лимфангиома ограничивается довольно плотной тканью, такой как язык, она представляет собой кавернозную лимфангиому, но когда она развивается в относительно рыхлой фасции шеи, возникает кистозное поражение.Эти три типа часто встречаются вместе у одного и того же пациента, в зависимости от тяжести заболевания. Однако кистозные гигромы составляют примерно 90% лимфангиом в области головы и шеи. Другие частые участки вне головы и шеи включают подмышечную впадину, плечо, грудную стенку, средостение, брюшную стенку и бедро 5 . Хирургическая резекция по-прежнему остается лучшим лечением лимфангиом; другие варианты лечения, такие как склеротерапия, были предложены в качестве альтернативы для уменьшения воздействия и осложнений хирургического вмешательства.В качестве склеротерапевтических средств использовались различные продукты, такие как морруат натрия, декстроза, тетрациклин, доксициклин, блеомицин, этиблок и OK-432. Сообщалось, что, помимо OK-432, другие агенты вызывают перилезионный фиброз и, таким образом, осложняют возможное хирургическое удаление 6 7 . Настоящий отчет посвящен 3 случаям лимфангиом головы и шеи у детей, принятым терапевтическим вариантам и обзору английской научной литературы.
История болезни 1
Пренатальная диагностика образования шеи
При рождении наличие кистозной лимфангиомы, поражающей обе стороны шеи и распространяющейся на дно рта. Макроглоссия . Склерозирующая терапия была начата с первого месяца жизни с помощью среды для инъекций Ethibloc ® (Ethicon GmbH, Гамбург-Нордерштедт, Германия) в количестве 2 мл (спиртовой раствор зеина), но результаты не увенчались успехом. Проведена склерозирующая терапия ОК-432. Концентрация ОК-432 составляла 0,01 мг / дл. После аспирации жидкости из очага ввели такое же количество ОК-432, но не более 20 мл. Инъекции выполнялись под контролем ультразвукового исследования (УЗИ), под общим наркозом и после информированного согласия родителей.
Макроглоссия . Склерозирующая терапия была начата с первого месяца жизни с помощью среды для инъекций Ethibloc ® (Ethicon GmbH, Гамбург-Нордерштедт, Германия) в количестве 2 мл (спиртовой раствор зеина), но результаты не увенчались успехом. Проведена склерозирующая терапия ОК-432. Концентрация ОК-432 составляла 0,01 мг / дл. После аспирации жидкости из очага ввели такое же количество ОК-432, но не более 20 мл. Инъекции выполнялись под контролем ультразвукового исследования (УЗИ), под общим наркозом и после информированного согласия родителей.
Рис. 1
Пренатальная ультрасонография, показывающая макроглоссию и поражение шеи у пациента n. 1.
В 18 месяцев на фоне склерозирующей терапии ОК-432 появился респираторный дистресс. Выполнена трахеотомия. Через два месяца была выполнена подчелюстная и двусторонняя функциональная диссекция шеи. Через год трахеотомия была удалена. Сегодня макроглоссия и прогнатизм присутствуют. Рецидивов заболевания в предыдущем районе не обнаружено. Лимфангиоматоз у основания языка все еще присутствует.
Лимфангиоматоз у основания языка все еще присутствует.
История болезни 2
Пренатальный диагноз: образование левого поднижнечелюстного сустава
Обнаружены протрузия языка и легкая асимметрия лица. Внешняя компрессия трахеи была выявлена с помощью компьютерной томографии (КТ), одышки не было. Склерозирующая терапия была начата с первого месяца жизни препаратом ОК-432. Концентрация ОК-432 0,01 мг / дл. После аспирации жидкости из очага ввели такое же количество ОК-432, но не более 20 мл. Инъекции проводились под контролем УЗИ под общей анестезией и с информированного согласия родителей.К 6 месяцам жизни произошло быстрое увеличение языка, что потребовало кормления через назогастральный тракт. Дыхательная недостаточность потребовала трахеотомии. Произведена поднижнечелюстная диссекция шеи. После операции появился легкий паралич лицевого нерва. К 18 месяцам жизни не удалось добиться разрешения увеличения языка. Произведена хирургическая редукция языка. Наблюдалось улучшение общего состояния. Удалена трахеотомия. Сегодня присутствует только легкий динамический паралич лицевого нерва. Проблем с кормлением нет. Логопедия используется пациентом как единственное лечение.
Удалена трахеотомия. Сегодня присутствует только легкий динамический паралич лицевого нерва. Проблем с кормлением нет. Логопедия используется пациентом как единственное лечение.
Рис. 2
Компьютерная томография, показывающая образование левого поднижнечелюстного сустава у пациента n. 2.
Рис. 3
Макроглоссия пациента n. 2.
История болезни 3
Нет пренатальной диагностики образования шейки. При рождении в правой области шеи было образование. В последующие недели новообразование увеличилось в размерах. МРТ показала наличие поражения с внутренними сегментами на правой шее, которое привело к вывиху сонной артерии и правой внутренней яремной вены. Произведено рассечение шеи с удалением большого множественного кистозного образования.Гистопатология выявила множественную кистозную гигрому. Через три месяца рецидив заболевания с единичным кистозным поражением. Проведена склеротерапия ОК-432. Концентрация ОК-432 составляла 0,01 мг / дл. После аспирации жидкости из очага ввели такое же количество ОК-432 (максимум 20 мл). Инъекции были выполнены под контролем УЗИ и под общей анестезией с информированного согласия родителей. В настоящее время рецидива или заболевания нет.
Инъекции были выполнены под контролем УЗИ и под общей анестезией с информированного согласия родителей. В настоящее время рецидива или заболевания нет.
Обсуждение
Лимфангиоматозные поражения — это редкие врожденные пороки лимфатической системы, которые чаще возникают по всему телу в шейно-лицевой области.В литературе сообщалось, что кистозные лимфангиомы присутствуют в 67% всех кистозных лимфангиом 8 . Введение пренатального УЗИ позволяет выявить болезнь внутриутробно , примерно в таком же процентном соотношении 9 . Однако почти все выявляются в возрасте до двух лет. Гистологически эти поражения состоят из расширенных лимфатических каналов с одним или двумя эндотелиальными слоями, с адвентициальным слоем или без него. Эти расширенные лимфатические сосуды могут различаться по размеру в зависимости от местоположения и окружающих тканей и являются основой для классификации.Кавернозные лимфангиомы обнаруживаются в таких областях, как язык и дно рта. Кистозные гигромы, с другой стороны, возникают из лимфатической ткани в областях, где может происходить расширение и могут развиваться большие многолучевые кистозные пространства. В зависимости от размера кистозного пространства они подразделяются на: макрокистозные, микрокистозные и смешанные 10 .
Кистозные гигромы, с другой стороны, возникают из лимфатической ткани в областях, где может происходить расширение и могут развиваться большие многолучевые кистозные пространства. В зависимости от размера кистозного пространства они подразделяются на: макрокистозные, микрокистозные и смешанные 10 .
Сообщается, что частота лимфангиом колеблется от 1,2 до 2,8 на 1000 новорожденных 11 . Наиболее заметным признаком или симптомом всех лимфангиом является наличие новообразования.Новообразование может быть небольшим и незамеченным при рождении, но позже проявиться в заболевании верхних дыхательных путей или случайной травме на месте. Однако большинство поражений распознаются на ранней стадии из-за их размера и связанных с ними симптомов обструкции дыхательных путей и проблем с кормлением, которые являются вторым и третьим наиболее частыми симптомами. Затруднение при глотании возникает из-за того, что лимфангиомы распространяются на полость рта, ротоглотку и / или гортань. Изолированное поражение языка может привести к макроглоссии с дисфагией и обструкцией дыхательных путей.Проблемы с дыхательными путями и глотанием могут сохраняться после операции на шее из-за отека слизистой оболочки, увеличения внутренних лимфангиом и потери нервной иннервации глотки или языка. У взрослых пациентов новообразование может перейти в плоскоклеточный рак 12 .
Изолированное поражение языка может привести к макроглоссии с дисфагией и обструкцией дыхательных путей.Проблемы с дыхательными путями и глотанием могут сохраняться после операции на шее из-за отека слизистой оболочки, увеличения внутренних лимфангиом и потери нервной иннервации глотки или языка. У взрослых пациентов новообразование может перейти в плоскоклеточный рак 12 .
Диагностика в большинстве случаев несложная. Новообразования обычно характеризуются наличием мягкой, сжимаемой, локализованной и плохо выраженной массы, которая обычно находится в заднем шейном треугольнике.Поражения не прикрепляются к коже и не перемещаются через более глубокие ткани и легко просвечиваются 13 . Передний треугольник шеи был обозначен как наиболее часто встречающийся участок 14 . Кистозная гигрома может быть локализована в околоушной области и является второй по частоте врожденной опухолью околоушной области 13 15 .
УЗИ, КТ и МРТ могут использоваться для определения взаимосвязи поражения с соседними структурами и для помощи в планировании хирургических стратегий 10 .![]() УЗИ, позволяющее определить размер и распространение поражения, следует проводить в обычном порядке. Клиническое течение патологии варьирует от спонтанно регрессирующей кисты до агрессивно инвазивного поражения. Самопроизвольное или травматическое кровотечение из кист является наиболее частым осложнением поражения 16 .
УЗИ, позволяющее определить размер и распространение поражения, следует проводить в обычном порядке. Клиническое течение патологии варьирует от спонтанно регрессирующей кисты до агрессивно инвазивного поражения. Самопроизвольное или травматическое кровотечение из кист является наиболее частым осложнением поражения 16 .
Рис. 4
Послеоперационный снимок пациента № 3.
Несмотря на то, что описаны различные методы, хирургическое удаление новообразования по-прежнему остается лучшим выбором при лечении лимфангиом.Тем не менее, в области шеи близкое расположение опухоли к жизненно важным структурам требует более мягких подходов, чтобы избежать фатальных последствий. С другой стороны, полное удаление новообразования необходимо для устранения риска рецидива 17 . С этой целью многие авторы описали различные методы, включая серийную аспирацию, лучевую терапию, склерозирующую терапию стероидами, алкоголем, блеомицин сульфатом, тетрациклином и, совсем недавно, OK-432 7 .![]() Основным преимуществом ОК-432 по сравнению с другими склерозирующими агентами является отсутствие перилезионного фиброза, и инъекция ОК-432 внутрь очага поражения была предложена в качестве лечения первой линии лимфангиомы в течение последнего десятилетия 18 .В недавнем ретроспективном исследовании Okazaki et al. рекомендуется только инъекционная терапия OK-432 для единичных кистозных и макрокистозных типов и хирургическое удаление после предварительной обработки OK-432 для микрокистозных и кавернозных типов 19 .
Основным преимуществом ОК-432 по сравнению с другими склерозирующими агентами является отсутствие перилезионного фиброза, и инъекция ОК-432 внутрь очага поражения была предложена в качестве лечения первой линии лимфангиомы в течение последнего десятилетия 18 .В недавнем ретроспективном исследовании Okazaki et al. рекомендуется только инъекционная терапия OK-432 для единичных кистозных и макрокистозных типов и хирургическое удаление после предварительной обработки OK-432 для микрокистозных и кавернозных типов 19 .
В нашей серии исследований не у всех пациентов наблюдалось исчезновение симптомов после склерозирующей терапии и, действительно, потребовалось хирургическое удаление. Нехирургические процедуры могут быть предложены при неоперабельных и рецидивирующих опухолях. Классификация лимфангиомы colli была описана Schuster et al.чтобы обеспечить прогностические значения результатов лечения и возникновения осложнений. Они выделили 4 типа, в зависимости от объема самой лимфангиомы, по оценке пренатального УЗИ или клинически. Тип I включал опухоли, которые не влияли или оказывали минимальное влияние на контур шеи; лимфангиомы II типа меньше линии, проведенной на боковой границе головы; опухоли III типа превышают эту линию; при типе IV лимфангиома выходит за пределы средней линии тела 20 .Гигромы, затрагивающие несколько анатомических участков, также рецидивировали чаще, чем поражения, ограниченные одним местом. Некоторые авторы описали кистозные гигромы с подъязычной или надподъязычной локализацией 21 . Эти исследования показывают повышенную частоту рецидивов, заболеваемость и частоту осложнений при поражениях надподъязычной области. Хотя расположение поражения в шейно-лицевой области было важным фактором успеха или неудачи, возраст, в котором была проведена операция, не повлиял на результат.Осложнения чаще возникают при поражениях средней линии. Частота рецидивов зависит от сложности поражения и полноты удаления. Полностью удаленные простые гигромы рецидивируют редко. Сложные поражения, которые полностью иссечены, могут рецидивировать в 10–27% случаев, тогда как частично удаленные поражения могут повторяться в 50–100% 22 .
Тип I включал опухоли, которые не влияли или оказывали минимальное влияние на контур шеи; лимфангиомы II типа меньше линии, проведенной на боковой границе головы; опухоли III типа превышают эту линию; при типе IV лимфангиома выходит за пределы средней линии тела 20 .Гигромы, затрагивающие несколько анатомических участков, также рецидивировали чаще, чем поражения, ограниченные одним местом. Некоторые авторы описали кистозные гигромы с подъязычной или надподъязычной локализацией 21 . Эти исследования показывают повышенную частоту рецидивов, заболеваемость и частоту осложнений при поражениях надподъязычной области. Хотя расположение поражения в шейно-лицевой области было важным фактором успеха или неудачи, возраст, в котором была проведена операция, не повлиял на результат.Осложнения чаще возникают при поражениях средней линии. Частота рецидивов зависит от сложности поражения и полноты удаления. Полностью удаленные простые гигромы рецидивируют редко. Сложные поражения, которые полностью иссечены, могут рецидивировать в 10–27% случаев, тогда как частично удаленные поражения могут повторяться в 50–100% 22 . У наших пациентов рецидив заболевания не наблюдался, несмотря на полное хирургическое удаление.
У наших пациентов рецидив заболевания не наблюдался, несмотря на полное хирургическое удаление.
Выводы
Лимфангиома головы и шеи — доброкачественное новообразование, которое легко диагностировать.Хирургическое вмешательство представляет собой лечение выбора. Распространение поражения и вовлечение жизненно важных структур в некоторых случаях может снизить вероятность полной резекции. При рецидивах следует рассмотреть возможность применения склерозирующей терапии.
Ссылки
1. Kennedy TL. Кистозная гигрома-лимфангиома: редкое и до сих пор неясное заболевание. Ларингоскоп 1989; 99: 1-10. [PubMed] [Google Scholar] 2. Sichel JY, Udassin R, Gozal D, Koplewitz BZ, Dano I., Eliashar R. Терапия OK-432 шейной лимфангиомы.Ларингоскоп 2004; 114: 1805-9. [PubMed] [Google Scholar] 3. Билл А. Х. младший, Summer DS. Единое понятие лимфангиомы и кистозной гигромы. Surg Gynecol Obstet 1965; 120: 79-86. [PubMed] [Google Scholar] 4. Посадка Б.Х., Фарбер С. Опухоли сердечно-сосудистой системы. Атлас опухолевой патологии. Вашингтон, округ Колумбия: Институт патологии вооруженных сил, 1956. [Google Scholar] 5. Уорд ИП, Хендрик Дж. У., Чемберс Р. Г.. Кистозная гигрома шеи. West J Surg Obstet Gynecol 1950; 58: 41-7. [PubMed] [Google Scholar] 6. Огита С., Цуто Т., Накамура К., Дегучи Е., Токива К., Иваи Н.ОК-432 терапия лимфангиомы у детей: почему и как действует? J Pediatr Surg 1996; 31: 477-80. [PubMed] [Google Scholar] 7. Озен О, Моралиоглу С., Карабулут Р., Демирогуллари Б., Сонмез К., Туркилмаз З. и др. Хирургическое лечение кистозных гигром шейно-лицевой области у детей. ОРЛ 2005; 67: 331-4. [PubMed] [Google Scholar] 8. Стригель Г. Лимфангиомы и гемангиомы. В: Ashcraft KW, Holder TM, редакторы. Детская хирургия. 2 -й изд. Филадельфия: П. А. Сондерс; 1996. с. 802-22. [Google Scholar] 9.Судзуки Н., Цучида Й., Такахаши А., Куроива М., Икеда Х., Мохада Дж. И др. Кистозная лимфангиома у новорожденных, диагностированная пренатально. J Pediatr Surg 1998; 33: 1599-604. [PubMed] [Google Scholar] 10.
Атлас опухолевой патологии. Вашингтон, округ Колумбия: Институт патологии вооруженных сил, 1956. [Google Scholar] 5. Уорд ИП, Хендрик Дж. У., Чемберс Р. Г.. Кистозная гигрома шеи. West J Surg Obstet Gynecol 1950; 58: 41-7. [PubMed] [Google Scholar] 6. Огита С., Цуто Т., Накамура К., Дегучи Е., Токива К., Иваи Н.ОК-432 терапия лимфангиомы у детей: почему и как действует? J Pediatr Surg 1996; 31: 477-80. [PubMed] [Google Scholar] 7. Озен О, Моралиоглу С., Карабулут Р., Демирогуллари Б., Сонмез К., Туркилмаз З. и др. Хирургическое лечение кистозных гигром шейно-лицевой области у детей. ОРЛ 2005; 67: 331-4. [PubMed] [Google Scholar] 8. Стригель Г. Лимфангиомы и гемангиомы. В: Ashcraft KW, Holder TM, редакторы. Детская хирургия. 2 -й изд. Филадельфия: П. А. Сондерс; 1996. с. 802-22. [Google Scholar] 9.Судзуки Н., Цучида Й., Такахаши А., Куроива М., Икеда Х., Мохада Дж. И др. Кистозная лимфангиома у новорожденных, диагностированная пренатально. J Pediatr Surg 1998; 33: 1599-604. [PubMed] [Google Scholar] 10. Кеннеди Т.Л., Уитакер М., Пеллиттери П., Вуд В.Е. Кистозная гигрома / лимфангиома: рациональный подход к лечению. Ларингоскоп 2001; 111: 1929-37. [PubMed] [Google Scholar] 11. Филстон ХК. Гемангиомы, кистозные гигромы и тератомы головы и шеи. Semin Pediatr Surg 1994; 3: 147-59. [PubMed] [Google Scholar] 12. Берри Дж. А., Вольф Дж. С., Грей WC.Плоскоклеточный рак, возникающий при лимфангиоме языка. Отоларингология, хирургия головы и шеи 2002; 127: 458-60. [PubMed] [Google Scholar] 13. Guarisco JL. Врожденные образования головы и шеи у младенцев и детей. Ухо, горло, нос, J 1991; 70: 75-82. [PubMed] [Google Scholar] 14. Муссатос Г.Х., Баффес Т.Г. Шейные новообразования у младенцев и детей. Педиатрия 1963; 32: 251-6. [PubMed] [Google Scholar] 15. Galofre M, Judd ES, Perez PE, Harrison EG Jr. Результаты хирургического лечения кистозной гигромы. Surg Gynecol Obstet 1962; 115: 319-26.[PubMed] [Google Scholar] 16. Тибесар Р.Дж., Римелл Ф.Л., Мишель Э. Кистозная гигрома основания черепа. Хирургия головы и шеи Arch Otolaryngol 1999; 125: 1390-3.
Кеннеди Т.Л., Уитакер М., Пеллиттери П., Вуд В.Е. Кистозная гигрома / лимфангиома: рациональный подход к лечению. Ларингоскоп 2001; 111: 1929-37. [PubMed] [Google Scholar] 11. Филстон ХК. Гемангиомы, кистозные гигромы и тератомы головы и шеи. Semin Pediatr Surg 1994; 3: 147-59. [PubMed] [Google Scholar] 12. Берри Дж. А., Вольф Дж. С., Грей WC.Плоскоклеточный рак, возникающий при лимфангиоме языка. Отоларингология, хирургия головы и шеи 2002; 127: 458-60. [PubMed] [Google Scholar] 13. Guarisco JL. Врожденные образования головы и шеи у младенцев и детей. Ухо, горло, нос, J 1991; 70: 75-82. [PubMed] [Google Scholar] 14. Муссатос Г.Х., Баффес Т.Г. Шейные новообразования у младенцев и детей. Педиатрия 1963; 32: 251-6. [PubMed] [Google Scholar] 15. Galofre M, Judd ES, Perez PE, Harrison EG Jr. Результаты хирургического лечения кистозной гигромы. Surg Gynecol Obstet 1962; 115: 319-26.[PubMed] [Google Scholar] 16. Тибесар Р.Дж., Римелл Ф.Л., Мишель Э. Кистозная гигрома основания черепа. Хирургия головы и шеи Arch Otolaryngol 1999; 125: 1390-3. [PubMed] [Google Scholar] 17. Ricciardelli EJ, Ричардсон MA. Шейно-лицевая кистозная гигрома. Хирургия головы и шеи Arch Otolaryngol 1991; 117: 546-53. [PubMed] [Google Scholar] 18. Огита С., Цуто Т., Накамура К., Дегучи Е., Иван Н. Терапия OK-432 у 64 пациентов с лимфангиомой. J Pediatr Surg 1994; 29: 784-5. [PubMed] [Google Scholar] 19. Окадзаки Т., Иватани С., Янаи Т., Кобаяши Х., Като Й., Марусаса Т. и др.Лечение лимфангиомы у детей: наш опыт 128 случаев. J Pediatr Surg 2007; 42: 386-9. [PubMed] [Google Scholar] 20. Schuster T, Grantzow R, Nicolai T. Lymphangioma colli — новая классификация, влияющая на прогноз. Eur J Pediatr Surg 2003; 13: 97-102. [PubMed] [Google Scholar] 21. Ricciardelli EJ, Ричардсон MA. Модели рецидивов шейно-лицевой кистозной гигромы и ведение тяжелого случая. Хирургия головы и шеи Arch Otolaryngol 1991; 117: 546-53. [PubMed] [Google Scholar] 22. Диллон П.Лимфатические и венозные нарушения. В: Oldham KT, Colombani PM, Foglia RP, редакторы. Хирургия младенцев и детей: научные принципы и практика.
[PubMed] [Google Scholar] 17. Ricciardelli EJ, Ричардсон MA. Шейно-лицевая кистозная гигрома. Хирургия головы и шеи Arch Otolaryngol 1991; 117: 546-53. [PubMed] [Google Scholar] 18. Огита С., Цуто Т., Накамура К., Дегучи Е., Иван Н. Терапия OK-432 у 64 пациентов с лимфангиомой. J Pediatr Surg 1994; 29: 784-5. [PubMed] [Google Scholar] 19. Окадзаки Т., Иватани С., Янаи Т., Кобаяши Х., Като Й., Марусаса Т. и др.Лечение лимфангиомы у детей: наш опыт 128 случаев. J Pediatr Surg 2007; 42: 386-9. [PubMed] [Google Scholar] 20. Schuster T, Grantzow R, Nicolai T. Lymphangioma colli — новая классификация, влияющая на прогноз. Eur J Pediatr Surg 2003; 13: 97-102. [PubMed] [Google Scholar] 21. Ricciardelli EJ, Ричардсон MA. Модели рецидивов шейно-лицевой кистозной гигромы и ведение тяжелого случая. Хирургия головы и шеи Arch Otolaryngol 1991; 117: 546-53. [PubMed] [Google Scholar] 22. Диллон П.Лимфатические и венозные нарушения. В: Oldham KT, Colombani PM, Foglia RP, редакторы. Хирургия младенцев и детей: научные принципы и практика. Филадельфия: Липпинкотт-Рэйвен; 1997. стр. 1727-43. [Google Scholar]
Филадельфия: Липпинкотт-Рэйвен; 1997. стр. 1727-43. [Google Scholar]Вероятно, у вашего ребенка «текстовая шея» — Как телефоны вызывают боль в спине у детей
- По словам детского хирурга-ортопеда, все больше детей страдают от проблем с шеей и спиной из-за того, что они тратят время на телефоны, планшеты и другие устройства.
- Это явление называется «текстовой шеей», и его долгосрочное влияние на физический рост и развитие неизвестно.
- Держите телефон на уровне глаз, делайте перерывы и сокращайте время использования экрана, чтобы предотвратить боль и воспаление, связанные с текстовыми сообщениями.
«Сядь прямо!» Это частый прием родителей во всем мире, и он становится все более распространенным, и вы можете начать слышать все больше и больше благодаря телефонам и планшетам. По словам детского ортопеда, более широкое использование цифровых носителей (и меньшее количество активных игр) влияет на осанку детей, вызывает боли в шее и спине и может навсегда повлиять на рост и развитие их тел.
Корделия Картер, доктор медицины , детский хирург-ортопед и директор Центра детской спортивной медицины при детской больнице Хассенфельда, заметила изменения в пациентах, которые проходят через ее кабинет. У детей часто возникают проблемы с шеей, плечами или поясницей — также известные как «текстовая шея» — и все это связано с тем, как они сидят.
«На самом деле это спазм трапециевидной мышцы, вызванный буквально согнутой головой и постоянным взглядом вниз», — говорит она.«Каждый ребенок, когда я вхожу в комнату, он кладет свой телефон, потому что он пользуется им, пока ждут».
Результат: «Я просто смотрю на их позы, и это ужасно», — добавляет она. «Дети входят, и они сидят совершенно сутулые, и так было до бесконечности, но это определенно хуже».
Пока что явление «текстовой шеи» реально изучено только у взрослых. Как показало исследование 2014 года, опубликованное в журнале Surgical Technology International , когда вы смотрите прямо перед собой, положив руки по бокам, на шею оказывается давление от 10 до 12 фунтов. Посмотрите вниз на 15 градусов, и это число подскочит до 27 фунтов. При 30 градусах это 40 фунтов; при 45 градусах это 49 фунтов; и 60 градусов, это колоссальные 60 фунтов. Учитывая, что большинство из нас сгибает шею под углом от 20 до 45 градусов, когда пользуется телефоном, это чрезмерная нагрузка на позвоночник.
Посмотрите вниз на 15 градусов, и это число подскочит до 27 фунтов. При 30 градусах это 40 фунтов; при 45 градусах это 49 фунтов; и 60 градусов, это колоссальные 60 фунтов. Учитывая, что большинство из нас сгибает шею под углом от 20 до 45 градусов, когда пользуется телефоном, это чрезмерная нагрузка на позвоночник.
Хорошая уборка
И не секрет, что молодое поколение все чаще использует эти устройства. Согласно отчету Common Sense Media за 2017 год, дети до 8 лет смотрят на мобильные устройства в среднем 48 минут в день.Это более чем в три раза превышает средний показатель, зарегистрированный четырьмя годами ранее. Если учесть телевизор, общее время экрана составляет около 2 часов 9 минут каждый день. Американская академия педиатрии рекомендует не более одного часа в день высококачественных программ для детей в возрасте от 2 до 5 лет и постоянные ограничения для детей от 6 лет и старше.
Доктор Картер считает, что все это время, проведенное за телефоном — и меньше времени на то, чтобы заниматься активным отдыхом — вызывает у детей учащенные боли в шее и проблемы с осанкой. «Раньше жизнь была спортом для детей, а теперь жизнь сидит и переписывается», — говорит она.«Это двойной удар. Это деятельность, которую они выбирают, и альтернативные издержки того, что они не делают».
«Раньше жизнь была спортом для детей, а теперь жизнь сидит и переписывается», — говорит она.«Это двойной удар. Это деятельность, которую они выбирают, и альтернативные издержки того, что они не делают».
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
И хотя текстовая шея — это, по сути, травма из-за чрезмерного использования, отсутствие физического времени для игр — это то, что она называет травмой до . «Весь позвоночник с обеих сторон покрыт очень сильными выпрямляющими мышцами, которые поддерживают ядро.Если эти мышцы не задействованы активно, пока вы сидите, они со временем просто ослабевают, — говорит доктор Картер. — Если вы не поддерживаете свой позвоночник, силы распределяются по нему ненормально, и это в конечном итоге вызывает боль. «
DemanderGetty Изображения
Сокращение экранного времени — это первый шаг к предотвращению дискомфорта и воспалений в будущем, но обучение ваших детей (и себя) некоторым эргономичным приемам может иметь большое значение. Поднятие телефона выше на уровне глаз снижает нагрузку на шею. Положите планшет на бедро или стол, а не давайте его детям, это также может облегчить нагрузку на руки и запястья. И, надеюсь, ваши старшие дети уже используют две руки для текста — это снижает нагрузку на один большой палец и помогает поддерживать телефон.
Поднятие телефона выше на уровне глаз снижает нагрузку на шею. Положите планшет на бедро или стол, а не давайте его детям, это также может облегчить нагрузку на руки и запястья. И, надеюсь, ваши старшие дети уже используют две руки для текста — это снижает нагрузку на один большой палец и помогает поддерживать телефон.
Установите напоминания (например, таймер телефона) для смены позиций. «Так легко оторвать взгляд от телефона и понять, что у вас болит шея, потому что вы были так поглощены тем, что делали в течение 30 минут», — сказал докторКартер говорит.
При незначительных болях, связанных с текстовыми сообщениями, она рекомендует принять ибупрофен и нанести крем с арникой, который при нанесении выполняет двойной массаж, но при более сильной боли может потребоваться помощь врача. Случай «большого пальца текста» на самом деле является тендинитом и может потребовать наложения шины.
Но причиняет ли эта боль, вызванная экранным временем, физический вред вашим детям в долгосрочной перспективе, даже после того, как воспаление спало? «Это вопрос на миллион долларов», — говорит доктор Картер. «Я не думаю, что мы полностью понимаем последствия и насколько они обратимы.»
«Я не думаю, что мы полностью понимаем последствия и насколько они обратимы.»
Она сравнивает это с тем, как многократный бросок бейсбольных мячей может повредить локти питчеров Малой лиги, и как гимнасты могут закрыть пластинки роста в своих запястьях, неоднократно ходя на руках, что представляет собой потенциальную проблему, поскольку соседние кости растут. С помощью текстовых сообщений. -связанная боль, это может быть просто растяжение мышц и сухожилий — или она может повлиять на рост и развитие тела, как и другие травмы.
«Профилактика, вероятно, лучшее, что можно сделать, — говорит доктор Картер». который не убирать экраны.Нужно с умом применять их и вносить разнообразие в жизнь детей ».
Кэролайн Пикард Редактор здоровья Кэролайн — редактор по вопросам здоровья на сайте GoodHousekeeping.com, освещающий новости о питании, фитнесе, благополучии и другие новости об образе жизни. Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Вы можете найти больше информации об этом и подобном контенте на пианино.io
педиатрических опухолей шеи | Детская больница UPMC в Питтсбурге
Что такое масса шеи у детей?
Образование на шее — это припухлость, шишка или припухлость на шее. Они часто встречаются у детей.
Некоторые образования шеи присутствуют при рождении (врожденные образования шеи) из-за аномального образования на ранних сроках беременности.
Большинство новообразований на шее доброкачественные (не рак). Раковые новообразования шеи у детей редки, но могут возникать.
Врачи могут обнаружить образования на шее на вид или наощупь. Многие впервые появляются во время инфекции верхних дыхательных путей, например, простуды.
Некоторые образования на шее быстро разрастаются и вызывают боль. Другие растут медленно и не причиняют боли.
Что вызывает образование шейки у детей?
Новообразования на шее у детей могут возникать из-за проблем с формированием структур шеи во время:
- Ранние стадии развития в утробе матери.
- Инфекции.
- Случайные гормональные дефекты.
- Рак, но редко.
Перед следующим визитом вашего ребенка к врачу запишите:
- Возраст вашего ребенка.
- Как долго присутствует образование на шее.
- Любые изменения размера, цвета, плотности или дренажа.
- Текущие или прошлые проблемы со здоровьем вашего ребенка и семьи.
- Любые недавние поездки или контакты с животными.
Вы захотите поделиться и обсудить эти записи со своим врачом во время посещения вашего ребенка.
Как диагностировать образование на шее у моего ребенка?
ЛОР-врачей детской больницы UPMC в Питтсбурге изучат историю болезни вашего ребенка и проведут тщательное обследование. Иногда анализы крови или визуализирующие исследования могут помочь диагностировать массу шеи вашего ребенка.
Если ваш ребенок сдавал какие-либо анализы перед посещением, сообщите их врачу.
Каковы наиболее распространенные типы опухолей шеи у детей?
Распространенные типы образований шеи подпадают под следующие основные группы:
- Присутствует при рождении
- Инфекционный
- Другое, например рак и новообразования щитовидной железы
Новообразования в шее при рождении
Кисты щитовидно-язычного протока (TGDC)
TGDC являются наиболее распространенным типом опухолей шеи при рождении.
Вы можете увидеть или почувствовать TGDC у детей в раннем возрасте, но можете не заметить их, пока они не заразятся. Инфицированные кисты могут быть красными, теплыми, болезненными и вызывать жар.
Эти распространенные образования на шее содержат слизистую жидкость и часто соединяются с:
- Глубокая часть языка
- Подъязычная (структура в средней части шеи)
- Щитовидная железа
TGDC могут вызывать рак щитовидной железы, но это редко.
Лечение обычно включает операцию на кисте, подъязычной кости и тракте.
Кисты жаберной щели (пазухи)
Масса жаберной расщелины шеи:
- Это могут быть кисты (мешочки, заполненные жидкостью) или пазухи (отверстия) для кожи, горла или и того, и другого.
- Происходит, когда структуры шеи не формируются нормально.
- Может образовываться с одной или обеих сторон шеи.
- Не являются злокачественными, но могут повторно заразиться.
Дермоидные кисты
Дермоидные кисты:
- Представляют собой карманы или мешочки под кожей, которые содержат ткани, обычно присутствующие в коже.
- Может возникнуть при рождении, в раннем младенчестве или позже.
- Не являются злокачественными, но могут разрастаться, а иногда и инфицироваться.
Фиброматоз колли (опухоль грудинно-ключично-сосцевидной мышцы младенчества)
Масса шейки этого типа:
- Наиболее частое образование шеи у младенцев.
- Часто наблюдается в возрасте от двух до четырех недель.
- Доброкачественная (не раковая) опухоль внутри больших изогнутых мышц с обеих сторон шеи).
Врачи лечат это образование на шее с помощью физиотерапии.
Нормальные структуры шеи
Сюда входят:
- Слюнная железа (слюнные железы)
- Хрящ или кость горла
- Сухожилия, соединяющие мышцы с костью или хрящом
Вы редко видите или чувствуете эти нормальные образования на шее.
Инфекционные образования на шее
Лимфаденит
Инфекция лимфатических узлов:
- Это наиболее частая причина образования шейки у детей.
- Происходит, когда лимфатические узлы (структуры, которые помогают фильтровать и бороться с инфекциями) увеличиваются, часто в ответ на действие бактерий или вирусов.
- Иногда лимфатические узлы могут превращаться в абсцессы (мешочки, заполненные гноем).
Сиаладенит
Инфекция слюнной железы:
- Может вызывать образование на шее у детей.
- Происходит, когда вирусы и бактерии вызывают опухание и боль слюнных желез (слюнных желез) под подбородком или щекой.
UPMC — лидер в области эндоскопии слюны.
Прочие массы
Раки
Тиреоидит и новообразования щитовидной железы:
- Тиреоидит — болезненная опухоль щитовидной железы.
- Узлы щитовидной железы — это образования в щитовидной железе у основания шеи. Они редко бывают злокачественными.
- Мы работаем с Детским тироидным центром при детской больнице UPMC.
Как врачи лечат опухоли шеи у детей?
Лечение зависит от типа опухоли шеи.Врачи могут принять решение наблюдать за массой вашего ребенка, в то время как другие типы опухолей могут потребовать дополнительных анализов или хирургического вмешательства.
Мы обсудим с вами варианты лечения после осмотра вашего ребенка в UPMC Children’s.
Свяжитесь с UPMC Children’s по поводу услуг педиатрического массажа шеи
Позвоните нам по телефону 412-692-5460 , чтобы узнать больше о наших услугах по лечению опухолей шеи у детей.
бородавок у детей | Johns Hopkins Medicine
Что такое кожные бородавки у детей?
Бородавки на коже — безвредные образования.Они вызваны вирусом. Бородавки могут распространяться на другие части тела и других людей.
Что вызывает кожные бородавки у ребенка?
Бородавки вызываются вирусом папилломы человека. Различные типы бородавок вызываются разными типами вирусов папилломы.
Какие дети подвержены риску развития бородавок?
Бородавки чаще встречаются у детей, чем у взрослых, но они могут появиться в любом возрасте. Человек более подвержен риску появления бородавок, если у него есть одно из следующих:
Каковы симптомы кожных бородавок у ребенка?
Бородавки обычно безболезненны, за исключением тех случаев, когда они находятся на подошве стопы. Есть много разных типов бородавок. Все они выглядят по-разному. Типы бородавок и их симптомы включают:
Есть много разных типов бородавок. Все они выглядят по-разному. Типы бородавок и их симптомы включают:
Обычные бородавки. Обычно они имеют шероховатую поверхность. Они серовато-желтого или коричневого цвета. Они могут быть на пальцах, локтях, коленях или лице.
Подошвенные и ладонные бородавки. Они растут на подошвах ног или ладонях. Группы подошвенных бородавок называют мозаичными. Эти бородавки могут быть болезненными.
Плоские бородавки. Это небольшие гладкие наросты. Чаще всего они появляются на детских лицах.
Нитевидные бородавки. Это маленькие, длинные, узкие наросты. Обычно они появляются на веках, губах, лице или шее.
Околоугольные бородавки. Они выглядят как утолщенная кожа вокруг ногтей. Они могут вызвать болезненные трещины на коже (трещины).
Подошвенные бородавки
Это состояние возникает, когда вирус проникает в организм через порезы или трещины на коже и вызывает образование незлокачественных новообразований на подошвах ног. Подошвенные бородавки не опасны, но могут быть болезненными и устойчивыми к лечению.
Подошвенные бородавки не опасны, но могут быть болезненными и устойчивыми к лечению.
Как диагностировать кожные бородавки у ребенка?
Поставщик медицинских услуг проведет медицинский осмотр вашего ребенка. Врач обычно диагностирует бородавки по их внешнему виду. Он или она может использовать небольшое лезвие, чтобы соскрести верхние слои. Под верхними слоями могут быть черные точки. Это крошечные свернувшиеся кровеносные сосуды. Лечащий врач вашего ребенка может порекомендовать вашему ребенку обратиться к кожному специалисту (дерматологу).Дерматолог может провести биопсию после бритья, хотя обычно это не делается. Небольшую часть бородавки сбривают и отправляют в лабораторию для исследования.
Как лечат кожные бородавки у ребенка?
Большинство бородавок проходят в течение недель или месяцев без лечения. Обычные бородавки часто можно лечить с помощью средств, отпускаемых без рецепта. Лечение бородавок зависит от:
Как долго они находятся на месте
Где они находятся на теле
Типа бородавок
Сколько их растет
Некоторые методы лечения могут вызывать боль и жжение в обрабатываемой области. Поговорите с лечащим врачом вашего ребенка о том, какие методы лечения будут вызывать наименьшую боль и лучше всего подойдут вашему ребенку. Лечение может включать в себя одно или несколько из следующих действий:
Поговорите с лечащим врачом вашего ребенка о том, какие методы лечения будут вызывать наименьшую боль и лучше всего подойдут вашему ребенку. Лечение может включать в себя одно или несколько из следующих действий:
Нанесение салициловой кислоты или других лекарств на бородавку (местные раздражители)
Замораживание бородавки жидким азотом
Подача электрического тока на бородавку (электрокаутеризация )
Вырезание (иссечение) бородавки
Удаление бородавки с помощью лазера
Каковы возможные осложнения кожных бородавок у ребенка?
Бородавки трудно поддаются лечению, и они могут вернуться.
Что я могу сделать, чтобы предотвратить появление кожных бородавок у моего ребенка?
Бородавки могут распространяться на другие части тела и других людей. Он может передаваться через кожу при попадании на кожу. Это может быть вирус, который распространяется через полотенца или другие личные вещи. Вы можете предотвратить распространение бородавок. Убедитесь, что ваш ребенок:
Вы можете предотвратить распространение бородавок. Убедитесь, что ваш ребенок:
Не касается бородавкой других частей своего тела
Не касается бородавкой других людей
Не делится ничем, что касается его или ее бородавка, например, полотенца
Носит носки или тапочки, если у него бородавки на ступнях
Когда мне следует позвонить врачу моего ребенка?
Позвоните врачу вашего ребенка, если у вашего ребенка есть следующие бородавки:
Основные сведения о кожных бородавках у детей
Бородавки на коже представляют собой безвредные образования.Они вызываются одним из вирусов папилломы человека.
Бородавки чаще встречаются у детей, чем у взрослых, хотя они могут развиться в любом возрасте.
Есть много разных типов бородавок с разным внешним видом.
Большинство бородавок проходят без лечения, но это может занять недели или месяцы.
Бородавки можно лечить с помощью лекарств, отпускаемых без рецепта. Лечащий врач вашего ребенка может назначить другие виды лечения.
Болезнь Кавасаки — Симптомы и причины
Обзор
Болезнь Кавасаки вызывает у детей отек (воспаление) стенок мелких и средних кровеносных сосудов, по которым кровь распространяется по всему телу. Болезнь Кавасаки обычно приводит к воспалению коронарных артерий, которые снабжают сердце богатой кислородом кровью.
Болезнь Кавасаки ранее называлась синдромом кожно-слизистых лимфатических узлов, поскольку она также вызывает отек желез (лимфатических узлов) и слизистых оболочек во рту, носу, глазах и горле.
У детей с болезнью Кавасаки может быть высокая температура, опухшие руки и ноги с шелушением кожи, а также красные глаза и язык. Но болезнь Кавасаки обычно поддается лечению, и большинство детей выздоравливают без серьезных проблем, если они получают лечение в течение 10 дней с момента возникновения.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Чтобы получить диагноз болезни Кавасаки, у ребенка обычно поднимается температура выше 102 градусов.2 F (39 C) в течение пяти или более дней и по крайней мере четыре из следующих признаков и симптомов.
- Сыпь на основной части тела или в области половых органов
- Увеличенный лимфатический узел на шее
- Очень красные глаза без густых выделений
- Красные, сухие, потрескавшиеся губы и чрезвычайно красный опухший язык
- Опухшая красная кожа на ладонях рук и подошвах ног с последующим шелушением кожи на пальцах рук и ног
Симптомы могут возникать не одновременно, поэтому важно сообщить лечащему врачу вашего ребенка о исчезнувшем признаке или симптоме.
Другие признаки и симптомы, которые могут развиться, включают:
- Боль в животе
- Диарея
- Раздражительность
- Боль в суставах
- Рвота
Дети с высокой температурой в течение пяти или более дней, у которых менее четырех из вышеперечисленных признаков и симптомов, могут иметь так называемую неполную болезнь Кавасаки. Дети с неполной болезнью Кавасаки по-прежнему подвержены риску повреждения коронарной артерии и нуждаются в лечении в течение 10 дней с момента появления симптомов.
Дети с неполной болезнью Кавасаки по-прежнему подвержены риску повреждения коронарной артерии и нуждаются в лечении в течение 10 дней с момента появления симптомов.
Болезнь Кавасаки может иметь симптомы, схожие с симптомами мультисистемного воспалительного синдрома у детей, который наблюдается во всем мире у детей с COVID-19. Дети с этими симптомами, вероятно, также будут проверены на COVID-19.
Когда обращаться к врачу
Если у вашего ребенка температура держится более трех дней, обратитесь к лечащему врачу вашего ребенка. Лечение болезни Кавасаки в течение 10 дней с момента ее возникновения может значительно снизить вероятность длительного повреждения коронарных артерий, кровоснабжающих сердечную мышцу.
Причины
Никто не знает, что вызывает болезнь Кавасаки, но ученые не верят, что болезнь передается от человека к человеку. Некоторые думают, что болезнь Кавасаки возникает после бактериальной или вирусной инфекции или что она связана с другими факторами окружающей среды. Определенные гены могут повышать вероятность заболевания детей болезнью Кавасаки.
Определенные гены могут повышать вероятность заболевания детей болезнью Кавасаки.
Факторы риска
Известно, что три фактора повышают риск развития болезни Кавасаки у ребенка.
- Возраст. Дети в возрасте до 5 лет подвергаются наибольшему риску болезни Кавасаки.
- Секс. У мальчиков вероятность развития болезни Кавасаки несколько выше, чем у девочек.
- Этническая принадлежность. Дети азиатского или тихоокеанского происхождения, например японцы или корейцы, имеют более высокий уровень заболеваемости болезнью Кавасаки.
Болезнь Кавасаки имеет тенденцию возникать сезонно. В Северной Америке это обычно происходит зимой и ранней весной.
Осложнения
Болезнь Кавасаки — основная причина приобретенных пороков сердца у детей в развитых странах. Однако при лечении лишь немногие дети получают стойкие повреждения.




Leave a Comment